Можно ли соевый соус при диете
- Соевый соус при диете: особенности продукта
- Рецепты с соевым соусом при диете
Не так давно в России стала набирать обороты популярность соевого соуса.
Без этого соуса не обходится ни одно блюдо в Азии, в которой соя употребляется в пищу уже на протяжении нескольких столетий. И это оправдано, ведь в ней содержатся антиоксиданты в большом количестве, замедляющие процесс старения и уменьшающие процент вероятности развития злокачественных новообразований.
Помимо этого, в продукте содержится вит. В, железо, цинк и аминокислоты.
Соевый соус при диете: особенности продукта
Соус из сои идеален для диетической пищи – он маскирует ее пресный вкус, а в 100 г продукта содержится 70 ккал. Глуатомины, находящиеся в жидкости, позволяют легко отказываться от соли.
К употреблению соуса есть противопоказания: задержка в организме жидкости, заболевания ЖКТ и аллергические реакции.
Поначалу соус из сои готовили следующим образом: в мешки укладывали смесь из сои, пшеницы и соли, а сами мешки подвешивали так, чтобы солнечные лучи постоянно на них попадали. Так смесь бродила примерно год. Затем ее фильтровали, разливали в бутылки и использовали в качестве соуса для риса.
На сегодняшний день в производственных цехах добавляют специальные грибы и бактерии, которые способствуют сокращению срока брожения до четырех недель. Остатки жизнедеятельности бактерий все так же убирают при помощи метода фильтрации.
Недобросовестные производители поставляют на рынок синтетический соус. Его врачи не рекомендуют использовать при диетическом образе жизни. В основе технологии лежит проваривание сои в серной и соляной кислоте.
Из-за этого способа приготовления подвергается опасности здоровье как работников на производстве, так и покупателей соуса, поскольку при варке образуется щелочь, а ее из конечного продукта нельзя убрать ни одним известным способом.
Другие же производители готовят соус из генномодифицированной сои. Такой соевый соус также вреден, особенно он опасен для тех, кто придерживается диеты.
При употреблении пищи, которая и так небогата белками и жирами, организм может дать сбой в своей работе в области ЖКТ.
Для того чтобы не ошибиться при выборе соевого соуса необходимо воспользоваться некоторыми правилами:
— совершаем покупку стеклянной прозрачной бутылки с соусом только в крупном продуктовом магазине;
— доверяем только хорошо зарекомендовавшим себя производителям;
— исключаем соус с консервантами;
— купленный соевый соус должен быть прозрачным.
Рецепты с соевым соусом при диете
Соевый соус с рисом
Тушим зеленый лук, добавляем в него басмати (200 г) и 4 ч.л. соуса сои, вбиваем 1 куриное яйцо и тушим около пяти минут. Блюдо можно подавать к столу, оно отлично сочетается с овощными салатами.
Курица с соевым соусом
Тушим репчатый лук (1 шт.), добавляем 250 г нарезанного на мелкие кусочки филе курицы, 200 г измельченных грибов, 1 перец (сладкий), пару небольших натертых морковок.
Продолжаем тушить смесь на протяжении 20 минут, постоянно добавляя немного воды. Перед завершением тушения добавляем соевый соус по вкусу.
Рыба с соевым соусом
Нарезаем лосось (400 г филе) и укладываем в стеклянную миску или глубокое блюдо. Затем растапливаем в 20 г соуса сом 10 г меда и заливаем этим маринадом филе.
Спустя два часа маринования нанизываем лосось на длинные шпажки из дерева и ставим в духовку на десять минут.
Соевый соус пр диете помогает придать блюду пикантность и при не добавить в него лишние калории. Так можно похудеть вкусно и с удовольствием.
Автор статьи: Терехова Елена
Диета при атеросклерозе
Атеросклероз — грозное и практически бессимптомное на первых этапах заболевание, ежегодно уносящее жизни миллионов людей по всему миру. Сегодня существуют эффективные методы медикаментозной терапии этой патологии, однако доказано, что лечение носит всего лишь симптоматический характер, если пациент не меняет образ жизни. Дело в том, что атеросклероз имеет эндогенную природу и полностью зависит от особенностей рациона и метаболизма больного. Это значит, что грамотный и рациональный подход к питанию — один из необходимых элементов терапии (и, возможно, самый важный).
Разрешённые продукты при атеросклерозе
В сознании большинства укоренилось мнение, что диета — занятие неприятное и даже мучительное, поскольку вынуждает отказаться от большинства «вкусных» продуктов в угоду «полезных». Однако перечень разрешённых к употреблению продуктов при атеросклерозе достаточно широк.
Главное правило питания при атеросклеротическом процессе — минимизация потребления атерогенных продуктов (т.е. той пищи, которая богата животными или транс-жирами).

Перечислим разрешённые продукты:
-
Мясо. Для нормального белкового обмена и синтеза клеточных структур мясо необходимо, потому отказ от него недопустим. Однако стоит выбирать постные сорта, такие ,как говядина, телятина, курятина, индейка (предпочтительнее, поскольку в индейке жира ещё меньше), кролик;
-
Рыба. Можно выбирать любые сорта морской и речной рыбы (треска, сёмга, тунец, окунь, судак). Рыба богата фосфором, а также полиненасыщенными жирами, потому помогает устранить т.н. «плохой» холестерин (как известно, именно «плохой» холестерин — один из виновников атеросклероза);
-
Фрукты, овощи. Предпочтительно в свежем виде, не менее 350-400 граммов в день. Лучшим выбором станут томаты, свекла, огурцы, яблоки, капуста, апельсины и др. Многие фрукты и овощи обладают свойством разрушать наслоения жира на стенках сосудов, потому их следует употреблять в первую очередь. Среди них чеснок и свекла. Отлично действует льняное семя;
-
Крупы, отруби, арахис, хлеб. Отруби и крупы — кладезь клейковины и клетчатки. Эти вещества препятствуют всасыванию жиров через стенки кишечника в кровь. Овес, гречка, пшено обязательно должны быть на столе, также как и хлеб. Из орехов наиболее выраженным антиатеросклеротическим эффектом обладают арахис и грецкие орехи;
-
Ламинария. Морская капуста богата йодом и другими микроэлементами, способствующими нормальному метаболизму. Однако нужно иметь в виду, что морская капуста противопоказана лицам с гипертиреозом. У таких пациентов употребление ламинарии может привести к ухудшению обменных процессов, в том числе, липопротеидных;
-
Цикорий. Признан помощником в борьбе с атеросклерозом. Им стоит заменить чаи и кофе.
-
Сежирные или обезжиренные кисломолочные продукты;
-
В небольших количествах допустимо включать в рацион ветчину, колбасные изделия, нежирные сыры;
По теме: ТОП-8 самых полезных продуктов при атеросклерозе
Вредные продукты при атеросклерозе
К вредным продуктам, от которых следует отказаться, относят:
-
Жирные сорта мяса, свиное сало. Они содержат значительное количество вредных жиров;
-
Маргарин, спреды. Лучше употребить немного натурального сливочного масла. Маргарины и спреды изготавливаются из транс-жиров, которые крайне трудно перерабатываются организмом и влекут повышение концентрации ЛПНП в крови;
-
Колбасы, сосиски, сардельки, шпикачки;
-
Жирные и крепкие мясные бульоны;
-
Жирные соусы (майонез и т.д.);
-
Твердые сыры, сгущённое молоко;
-
Сдобная выпечка, поскольку она содержит большое количество сахара.
Интересная информация: Можно ли есть масло, яйца, креветки и пить алкоголь при высоком уровне холестерина?
Ограниченные в употреблении продукты

Употреблять в умеренных количествах разрешается:
-
Субпродукты (печень, почки и т.д.);
-
Алкоголь. Он оказывает положительное воздействие на динамику уровня холестерина. Предпочтение стоит отдать солодовому виски и красному вину. Терапевтическая доза составляет не более 50-100 мл в неделю. Злоупотреблять не следует;
-
Манная и рисовая каша;
-
Крепкие чаи, кофе.
Примерное меню при атеросклерозе

Меню должно составляться индивидуально, исходя из жизненных показателей пациента, особенностей обмена веществ, возраста, пола, веса. Питание должно быть дробным, не менее 5 раз в день маленькими порциями для наилучшего усвоения.
Понедельник
-
Первый приём пищи: овсянка, овощной салат, цикорий или некрепкий кофе.
-
Второй приём пищи: кусок отварного мяса, фрукт на выбор, небольшое количество творога.
-
Третий приём пищи: суп из капусты, кусок отварного мяса, картофель, тушеный с кабачком, отвар из сухофруктов.
-
Четвёртый приём пищи: кефир.
-
Пятый приём пищи: рыба запеченная, протёртый картофель, фрукт на выбор, цикорий или стакан некрепкого чая.
Вторник
-
Первый приём пищи: омлет, пшенка, цикорий или некрепкий кофе.
-
Второй приём пищи: овощной салат (огурцы и свежая капуста).
-
Третий приём пищи: суп из кабачка с перловкой, куриные котлеты на пару, ягодный отвар.
-
Четвёртый приём пищи: творог и апельсин (или яблоко).
-
Пятый приём пищи: каша с тыквой, отварная рыба.
Среда
-
Первый приём пищи: обезжиренный творог, яблоко, чай или цикорий.
-
Второй приём пищи: запеканка из творога.
-
Третий приём пищи: овощной суп с рисом, паровые тефтели, салат из ламинарии, отвар из сухофруктов.
-
Четвёртый приём пищи: кефир.
-
Пятый приём пищи: отварная рыба с картофельным пюре, салат морковно-чесночный с растительным маслом, некрепкий чай.
Четверг
-
Первый приём пищи: перловая каша с томатной подливой, свежий огурец и некрепкий чай.
-
Второй приём пищи: бутерброд с сыром, стакан чая.
-
Третий приём пищи: борщ, паровые котлеты из рыбы, настойка шиповника, свежий овощ на выбор.
-
Четвёртый приём пищи: нежирный творог.
-
Пятый приём пищи: плов, капустный салат, стакан кефира.
Пятница
-
Первый приём пищи: банан, стакан чая.
-
Второй приём пищи: йогурт и свежее яблоко.
-
Третий приём пищи: щи, салат из капусты, отварная свекла с маслом, ягодный отвар.
-
Четвёртый приём пищи: чай с сухим печеньем.
-
Пятый приём пищи: печеная рыба, овощной салат, стакан некрепкого чая.
Суббота
-
Первый приём пищи: каша из овсянки, стакан чая.
-
Второй приём пищи: бутерброд с нежирной ветчиной и стакан кефира.
-
Третий приём пищи: свекольник, паровые котлеты, овощной салат и фруктовый отвар.
-
Четвёртый приём пищи: творог.
-
Пятый приём пищи: биточки из рыбы, салат из свежее капусты, стакан кефира.
Воскресенье
-
Первый приём пищи: творожная запеканка, банан, цикорий.
-
Второй приём пищи: йогурт.
-
Третий приём пищи: суп из курицы, макароны и куриными паровыми котлетами, отвар из сухофруктов.
-
Четвёртый приём пищи: кефир.
-
Пятый приём пищи: варёный картофель, котлеты из рыбы, салат из капусты, огурцов и томатов, стакан некрепкого чая.
Кроме названного, каждый день допустимо потребление 200-250 граммов ржаного и пшеничного хлеба (в сочетании).
Таким образом, в диете важно контролировать жирность потребляемых продуктов, а также с осторожностью употреблять пищу, богатую холестерином. Питание должно быть дробным. Кроме того, необходимо, чтобы порция, принимаемая каждый раз, по весу не превышала 150-300 граммов.
<iframe width="640" height="360" src="https://www.youtube-nocookie.com/embed/CvaTbmwZkRw" frameborder="0" allow="accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture" allowfullscreen="" loading="lazy" srcdoc="*{padding:0;margin:0;overflow:hidden}img:first-child{position:absolute;top:calc(50vh — 36px);left:calc(50vw — 36px);z-index:1;}img:nth-child(2){width:100%;height:auto;top:50%;left:50%;transform:translateX(-50%) translateY(-50%);position: absolute;}
 «>
«>
Диета при подагре
Подагра – это ревматическое заболевание с поражением суставов и дальнейшим отложением солей мочевой кислоты в почках. Только в Америке от него страдает около 8,3 млн. человек. Основные симптомы заболевания – это отечность, воспаление и боль в области сустава. Более чем в 50% случаев страдают большие пальцы нижних конечностей, запястья, колени и пятки.
Подагрический приступ манифестирует на фоне высокого уровня мочевой кислоты в крови. Она является результатом собственной жизнедеятельности организма и вырабатывается в избыточном количестве при переедании определённых продуктов.
Если уровень мочевой кислоты повышен постоянно, то она, в виде кристаллов, скапливается в суставах. В результате, развивается воспаление, проявляющееся отечностью тканей и сильнейшей болью. Приступ даёт о себе знать в ночные часы. Длится он от 3 до 10 дней.
Заболевание не поддаётся полному лечению, но его можно взять под контроль. С этой целью используют лекарственные средства и диету. Существенную помощь в борьбе с воспалением суставов оказывает коррекция образа жизни.
В статье мы раскроем секреты диетического питания, эффективность которого была подтверждена многочисленными исследованиями, а также расскажем, каких продуктов следует избегать.
Подагра может иметь наследственное происхождение. У части больных она развивается из-за неправильного питания, при котором организм не в состоянии переработать излишки мочевой кислоты.
Связь питания и подагры

Если человек уже страдает от подагры, то употребление определённых продуктов в пищу может стать причиной очередного приступа, так как из-за них происходит повышение уровня мочевой кислоты в организме.
Продукты питания содержат пурины. Именно при их переработке вырабатывается мочевая кислота. Если человек здоров, то она будет выведена в виде отходов естественным путём. Однако у пациентов с подагрой этот процесс происходит с нарушениями, поэтому им особенно важно следить за своим питанием.
В свою очередь, фруктоза и сладкие напитки могут вызвать приступ, даже если содержание в них пуринов невелико. Повышение уровня мочевой кислоты происходит на фоне ускорения процессов, происходящих на клеточном уровне.
Есть данные, что употребление в пищу молочных и соевых продуктов с низким содержанием жира является отличной профилактикой приступов подагры, так как они способствуют снижению уровня мочевой кислоты в крови. Жирные молочные продукты такого эффекта не оказывают.
Запрещённые продукты

Если человек страдает от подагры, ему необходимо исключить из рациона продукты с высоким содержанием пуринов, то есть тех, в которых их содержится более 200 мг на 100 г. Также необходимо отказаться от употребления в пищу изделий, в состав которых входит большое количество фруктозы (около 150-200 мг на 100 г). В противном случае можно спровоцировать очередной приступ.
Продукты, от которых необходимо отказаться, либо существенно ограничить их потребление:
-
Субпродукты: печень, почки, мозг.
-
Любые виды колбас, сардельки, сосиски, жирная свинина, мясо молодых животных.
-
Дичь: телятина, оленина, фазаны.
-
Рыба: форель, скумбрия, сельдь, тунец, анчоусы, сардины, пикша, треска, шпроты и не только. Запрещена жирная и жареная рыба.
-
Ягоды: виноград, малина, инжир.
-
Готовые блюда: бульоны (рыбный, мясной, грибной), щавелевый суп, супы с бобовыми и шпинатом, майонез.
-
Сладости: пирожные, кремовые торты.
-
Сало и маргарин.
-
Сладкие напитки: соки и газированная вода.
-
Сладкие продукты: мёд, кукурузный сироп, нектар агавы.
-
Дрожжи, в том числе, пивные и пищевые.
-
Продукты-источники простых углеводов: белый хлеб, пирожные, печенье. Они быстро всасываются в кровь и могут спровоцировать повышение уровня мочевой кислоты у людей с предрасположенностью к подагре.
-
Кофе, какао, крепкий чай. Их приём оказывает мочегонный эффект, что приводит к обезвоживанию и повышению уровня мочевой кислоты.
При подагре запрещены все спиртные напитки, особенно опасно употреблять пиво и вино.
Разрешённые продукты

Хотя для того, чтобы избежать приступов подагры, людям, страдающим этим заболеванием, приходится отказываться от части продуктов, это не означает, что им придётся сидеть на голодной диете. Питаться можно вкусно и качественно, если знать, какая пища не нанесёт вреда организму.
Продукты с низким содержанием пуринов – это те, в которых их содержится менее 100 мг на 100 г. Среди них:
Интересно! Долгое время учёные сомневались в возможности употребления томатов. Дело в том, что в них содержится щавелевая кислота, которая способствует повышению уровня мочевой кислоты в организме. В конце концов, учёные пришли к выводу, что употреблять томаты в пищу можно и даже нужно, так как они являются источником витаминов, минералов и органических кислот, которые способствуют укреплению иммунной системы. Также они поставляют в организм фитонциды и антиоксиданты, которые уменьшают интенсивность воспаления при подагре. Чтобы получить из томатов максимум пользы, их следует подвергать тепловой обработке и употреблять в сочетании с растительными маслами.
Продукты, которые нужно употреблять в пищу умеренно

Все мясо, которое не входит в запрещённый список (некоторые виды рыбы, дичь и субпродукты), можно употреблять в пищу, но в умеренном количестве. В неделю его можно есть несколько раз. Главное, чтобы порция не превышала 115-170 г. Количество пуринов в мясе составляет 100-200 мг на 100 г, поэтому переедать его нельзя. В противном случае можно спровоцировать приступ подагры.
Людям с подагрой можно есть курицу, свинину, говядину и баранину. Также разрешена рыба, в частности, свежий и консервированный лосось, который содержит меньше всего пуринов на 100 г.
Не следует полностью отказываться от таких овощей, как:
-
Петрушка и зелёный лук.
Также в умеренном количестве разрешены сливы.
Меню на неделю
Если придерживаться правильного питания, можно предупредить приступы обострения болезни или облегчить их течение.
План питания при подагре на 7 дней
Диета при обострении подагры

Во время обострения заболевания диета особенно важна. Её соблюдение позволит быстрее справиться с воспалением и облегчить симптомы. На этот период необходимо полностью отказаться от рыбы и мяса. Питаться следует часто, употребляя пищу малыми порциями. Через день рекомендуется проводить разгрузочные дни.
Пока заболевание находится в острой фазе, следует сделать упор на овощи и фрукты. Когда боль отступит, можно возвращаться к привычному меню. Соблюдать строгую диету можно не дольше 3 дней.
Пример меню на 1 день:
-
Сразу после пробуждения: минеральная щелочная вода или отвар шиповника комнатной температуры.
-
Завтрак: овсяная каша на молоке и стакан молока.
-
Перекус: яблочный сок или яблоко.
-
Обед: ½ порции перетёртого овощного супа, молочный кисель.
-
Перекус: сок (томатный или морковный).
-
Ужин: ½ порция рисовой каши на молоке, фруктовый компот с клубникой, яблоком или грушей.
-
Перед сном: чай с молоком или зелёный чай.
Это меню можно соблюдать до исчезновения симптомов болезни, после чего допустимо ввести в рацион отварное мясо. Его рекомендуется употреблять в виде котлет или тефтелей.
Разгрузочные дни

Вне обострения нельзя соблюдать строгие диеты. Голодание может стать причиной рецидива болезни. Однако разгрузочные дни приветствуются, они являются отличной профилактической мерой приступов подагры. На столе могут присутствовать овощи или фрукты, например, картофель или яблоки. Однако нельзя проводить разгрузочные дни на винограде и мандаринах.
Если нет желания употреблять пищу растительного происхождения, то можно проводить разгрузочные дни на кефире, твороге, рисе или молоке. Рисово-яблочная диета имеет широкое распространение. Рис нужно отварить на молоке, разведенном водой в равных пропорциях. Едят его небольшими порциями в течение дня. В перерывах между основными приёмами пищи можно есть яблоки или пить компот без сахара на их основе. Людям с подагрой в сутки можно съедать не более 250 г яблок.
Если выбор пал на творожно-кефирную диету, то потребуется 400 г творога и 0,5 л кефира. Такой разгрузочный день позволит быстро вывести излишки мочевой кислоты из организма.
Рецепты блюд при подагре

Питаться при подагре можно вкусно, если правильно готовить блюда. Мы собрали только полезные рецепты, которые можно готовить каждый день.
-
Овощной борщ. Воду наливают в кастрюлю, солят и доводят до кипения. Картофель нарезают кубиками, пассеруют лук, свеклу и морковь. Для жарки используют растительное масло в количестве 2 столовых ложек.
Когда овощи станут мягкими, в сковороду вливают стакан томатного сока и несколько минут томят их на медленном огне. Когда вода испарится, овощи вводят в кастрюлю к картофелю, добавляют рубленую капусту. Варят до готовности.
За 2 минуты до того, как выключить газ, добавляют рубленую петрушку и укроп. Также можно ввести перец.
-
Картофельный суп. Картофель отваривают, пропускают через сито. Отдельно готовят соус на основное подсушенной муки картофельного отвара. Его кипятят и вливают в кастрюлю с перетёртым картофелем. Затем в суп добавляют яйцо и сливочное масло. Останется ещё раз довести блюдо до кипения, после чего его подают к столу.
-
Овощное рагу. Одну луковицу измельчают и обжаривают на сковороде с растительным маслом. Добавляют к нему 3 рубленых кубиками моркови и доводят до готовности под закрытой крышкой.
Всыпают в сковороду горошек, отварной картофель и вливают сметану. Рагу солят и томят ещё 15 минут на медленном огне.
-
Огуречный салат. Огурцы нарезают полукольцами, слегка подсаливают и заправляют сметаной. При желании в блюдо можно добавить редьку и салатные листья. Вместо сметаны часто используют сливки.
-
Салат с морковью и зеленым горошком. Морковь перетирают на крупной тёрке, добавляют к ней горошек. Вводят любимую зелень и заправляют сметаной. При желании можно использовать редьку.
-
Молочный суп. Вермишель отваривают около 5 минут в обычной воде. Затем добавляют в кастрюлю заранее прокипячённое молоко. Варят суп до полной готовности. Прежде чем выключить газ, в блюдо вводят масло и сахар. Некоторые кулинары заменяют сахар мёдом.
-
Овсяная каша на молоке. Молоко доводят до кипения, добавляют в кастрюлю овсяную крупу и сахар, солят блюдо. Варят кашу до полной готовности крупы. Перед тем как выключить газ, вводят сливочное масло. При желании, сахар можно заменить мёдом.
-
Сырник. Творог соединяют с манной крупой и яйцом. Из получившейся массы готовят сырники, которые с двух сторон обваливают в муке и обжаривают на сковороде с растительным маслом. Подавать сырники можно с творожным сыром, сахаром и сметаной.
-
Картофельные оладьи. Картофель в количестве 0,2 кг натирают на крупной тёрке, вводят к нему ½ сырого яйца и 50 г сметаны. Формируют из теста оладьи и обжаривают на сковороде с растительным маслом до полной готовности.
-
Запеканка с творогом. В чашке смешивают около 100 г творога, 2 яичных белка и 50 мл молока. Добавляют немного сливочного масла и сахар. Перемешивают массу и выкладывают в форму. Выпекают до готовности. Подают запеканку со сметаной.
-
Отвар шиповника. 30 г шиповника на протяжении 10 минут проваривают в 300 мл воды. Перед окончанием варки добавляют в кастрюлю сахар.
-
Отвар пшеничных отрубей. На 1 л воды потребуется 200 г отрубей. Их необходимо варить в течение 60 минут. После завершения варки жидкость процеживают, отруби отжимают.
Другие методы лечения и профилактики подагры

Кроме соблюдения диеты, есть и другие рекомендации, с помощью которых можно держать заболевание под контролем.
Контроль массы тела
Люди с избыточным весом в большей степени подвержены приступам подагры. Ожирение всегда сопровождается устойчивостью к инсулину, из-за чего организм не может правильно переработать глюкозу. Её избыток способствует нарушению работы всех органов и систем, что ведёт за собой повышение уровня мочевой кислоты.
Занятия спортом
Предотвратить приступы подагры поможет физическая активность. Регулярные занятия спортом способствуют снижению уровня мочевой кислоты.
Употребление достаточного количества воды
Если организм не испытывает дефицита жидкости, то приступы подагры будут случаться реже. Адекватное потребление воды способствует вымыванию избытка мочевой кислоты вместе с мочой. Особенно важно следить за количеством потребляемой жидкости людям, активно занимающимся спортом, так как во время тренировок потери воды увеличиваются.
Подробнее: 7 научно обоснованных преимуществ для здоровья от употребления воды
Отказ от спиртного
Алкоголь очень часто выступает в качестве основного провокатора приступа. Дело в том, что организм направляет все усилия на выведение продуктов распада спиртных напитков. При этом уровень мочевой кислоты будет повышаться.
Приём витамина С
Вывод
Подагра – распространённое заболевание, поражающее суставы. Оно поддаётся контролю с помощью диеты. Главное, отказаться от продуктов с высоким содержанием пуринов, сделав упор на полезную пищу. Значение имеет здоровый образ жизни, с умеренной физической активностью, употреблением достаточного количества воды, отказом от алкоголя и приёмом добавок с витамином С.
[object Object]
Что такое глютен?
Глютен – это белок, естественным образом содержащийся преимущественно в злаках (пшенице, ячмене, ржи). Он выступает в качестве клейковины, благодаря чему тесто не крошится на кусочки, а тянется.
Сам по себе глютен нетоксичен, однако для людей с его непереносимостью – целиакией – опасен для здоровья. Целиакия – аутоиммунное наследственное заболевание, при котором глютен вызывает особую реакцию организма. Из-за нее иммунные клетки воспринимают глютен как токсин и начинают усиленно его атаковать, попутно разрушая слизистую тонкой кишки. Как следствие – нарушается всасываемость и усвояемость питательных веществ из продуктов.

президент Национальной ассоциации «Жизнь без глютена», председатель правления общества больных целиакией «Эмилия»
– Симптомы целиакии разнообразны, все зависит от индивидуальных особенностей организма. У каждого человека с целиакией свои проявления: кто-то страдает от болей в животе, кто-то – от регулярного кишечного расстройства. Одни жалуются на отсутствие аппетита, другие – на гипераппетит. Возможны отставание в весе и росте, боли в костях. У людей с этим диагнозом может снижаться плотность костей и, как следствие, возникают частые переломы. Таким людям может быть свойственно агрессивное поведение, замкнутость, апатия, депрессия, сильные головные боли, мигрени, кожный зуд, аллергические поражения кожи и органов дыхания, частые вирусные заболевания, анемии, носовые кровотечения. Из редких проявлений целиакии отмечается ожирение. Из-за столь неспецифичных симптомов, которые могут быть свойственны и другим заболеваниям, целиакию трудно диагностировать.
Как заподозрить непереносимость глютена?
[object Object]
Что такое нецелиакийная чувствительность к глютену?
Это непереносимость глютена, которая по некоторым симптомам схожа с целиакией (в частности, вызывает проблемы с пищеварением), однако ей не является. На сегодня причины такого состояния не изучены, и в целом нам мало что о нем известно. Ясно одно: если без мучного и злакового вы действительно чувствуете себя лучше, улучшается состояние кожи и др., то лучше оставаться на безглютеновой диете (но параллельно нужно исключить другие заболевания, которые можно по ошибке принять за непереносимость глютена).
Также стоит быть аккуратными людям, чьи родственники страдают от целиакии, ведь это наследственное заболевание.
Полезен ли отказ от глютена людям без его непереносимости?
Само собой, нужно отказаться от глютена людям с его непереносимостью. А вот тем, у кого такой диагноз отсутствует, медицинских показаний к безглютеновой диете нет. А дискомфорт от глютеновой пищи может быть эффектом ноцебо
&
Исследования показывают, что бóльшая часть людей, которые подозревают у себя непереносимость глютена, на самом деле ей не страдают. Так, специалисты медицинского факультета из Колумбийского университета осмотрели 7762 человека, сообщивших о симптомах непереносимости глютена. Только у 49 из них диагноз подтвердился.
В другой работе, испанских ученых, говорится, что 80% людей, уверенных в собственной непереносимости глютена, на самом деле его переносили. В ходе исследований испытуемых просили описать симптомы непереносимости глютена после употребления продуктов, в которых глютена на самом деле не было (но участники эксперимента были уверены в обратном). Многие отметили ухудшение состояния. Когда же испытуемым давали глютеновые продукты, говоря, что глютена в них нет, люди не чувствовали дискомфорта после еды. По всей видимости, часто роль играет эффект внушения, либо причина кроется в других заболеваниях.
Что касается улучшения состояния кожи и похудения, то пока что до конца неясно, дело в самом глютене или проблема в том, что его содержат продукты, зачастую калорийные и углеводистые (булочки, печенье и др.).
Продукты, богатые глютеном
[object Object]
Продукты без глютена
Это любые фрукты и овощи, мясо, рыба, птица, яйца, молоко, безглютеновые злаки (рис, кукуруза, просо, гречка, киноа).
– К сожалению, следы глютена могут оказаться и в безглютеновых продуктах. Например, глютен может обнаружиться в безглютеновой от природы гречневой муке. Причиной загрязнения может быть транспортировка, хранение, фасовка и другие условия, при которых произошло загрязнение гречки глютеном. Даже небольшие количества глютена в продукте могут быть опасны (зависит от степени индивидуальной непереносимости), – рассказывает Ирена Романовская.
Не должно быть глютена в продуктах, которые позиционируются как безглютеновые, однако Ирена Романовская отмечает, что на рынке встречается фальсификат, поскольку производитель не учитывает вероятность загрязнения безглютеновых злаков глютеном.
Обычно за основу безглютеновых продуктов берутся альтернативные зерновые продукты. Например, хлеб печется не из пшеничной, а из гречневой муки. Паста производится не из пшеницы, а из кукурузной или рисовой муки.
Многие по умолчанию воспринимают безглютеновые продукты как продукты здорового питания, однако медики из Гарвардской медицинской школы уточняют, что с виду «полезные» безглютеновые продукты (печенье, чипсы и др.) могут содержать много калорий, сахара, насыщенных жиров, добавок и соли. Выбирая продукт, внимательно изучайте его состав.
Польза глютена
Пока ЗОЖ-сообщество, вдохновленное форумами из интернета, очищает свой рацион от «вредного» глютена, специалисты Гарвардской медицинской школы сообщают, что для человека, не страдающего чувствительностью к глютену, отказ от глютеновых продуктов принесет больше вреда, чем пользы. Так, люди, потребляющие продукты из богатых клетчаткой и минералами цельных зерен, реже страдали от сердечно-сосудистых заболеваний и сахарного диабета 2-го типа, чем те, кто отказались от продуктов с глютеном. Безглютеновая диета в перспективе грозит дефицитом важных элементов, таких как витамины группы В, цинк и др., поэтому необходимо следить за разнообразием продуктов в рационе.
Роль «хорошего» и «плохого» холестерина
Холестерин (общий холестерол) – жироподобное вещество, необходимое для нормального функционирования клеток организма, переваривания пищи и синтеза многих гормонов. Но если его слишком много, повышается риск развития ишемической болезни сердца или инсульта. Именно поэтому диета при повышенном холестерине имеет важное значение.
Вместе с экспертами Роскачества, доктором медицинских наук Марият Мухиной и кардиологом Марией Королёвой, мы расскажем, о чем говорит повышенный уровень холестерина, какие продукты обязательно должны присутствовать в рационе питания и что исключить при повышенном холестерине.
Холестерин по кровеносной системе переносят сложные белки – липопротеины.
Что такое «плохой» холестерин?
ЛПНП (липопротеины низкой плотности) – «плохой» холестерин – составляют бльшую часть холестерина в организме. Если ЛПНП слишком много, то они оседают на стенках кровеносных сосудов и со временем образуются бляшки, из-за которых внутренние стенки сосудов сужаются. Это сужение блокирует приток крови к сердцу и другим органам, повышается риск развития сердечно-сосудистых заболеваний и инсульта.
Что такое «хороший» холестерин?
ЛПВП (липопротеины высокой плотности) – «хороший» холестерин – поглощают «плохой» и переносят в печень, а она выводит их из организма. Высокий уровень ЛПВП снижает риск развития сердечно-сосудистых заболеваний и инсульта. Но ЛПВП не полностью устраняют ЛПНП – только от 1/3 до 1/4 части.
Причины повышения «плохого» холестерина
[object Object]
Каким должен быть уровень холестерина и его диагностика
Большое количество «плохого» холестерина в организме не сопровождается какими-либо симптомами. Поэтому, чтобы выяснить, все ли показатели в норме, необходимо сдать кровь на определение липидного профиля. В течение 9–12 часов перед анализом следует воздержаться от еды и не пить ничего, кроме воды.
- Общий холестерин – состоит из холестерина – липопротеинов низкой плотности (ЛПНП), а также холестерина – липопротеинов высокой плотности (ЛПВП).
- ЛПНП («плохой») холестерин – основной источник накопления холестерина и закупорки артерий.
- ЛПВП («хороший») холестерин – помогает выводить холестерин из ваших артерий.
- Не-ЛПВП (Non-HDL) – количество общего холестерина минус ЛПВП. Показатель включает в себя ЛПНП и другие типы холестерина, такие как ЛПОНП (липопротеины очень низкой плотности).
- Триглицериды – еще одна форма жира в крови, которая может повысить риск развития сердечных заболеваний, особенно у женщин.
Высокий уровень триглицеридов в сочетании с высоким уровнем ЛПНП («плохого») холестерина и низким уровнем ЛПВП («хорошего») холестерина способствует образованию бляшек на стенках артерий.
Нормальный уровень холестерина в зависимости от возраста и пола
Количество холестерина измеряется в миллиграммах на децилитр (мг/дл).
Также холестерин измеряют в ммоль/л. В идеале у женщин ЛПВП должен быть 0,9–1,9 ммоль/л, а у мужчин 0,7–1,7 ммоль/л.
У женщин с наступлением менопаузы снижается синтез эстрогена, а он помогает регулировать выработку ЛПВП, и, соответственно, в организме повышается «плохой» холестерин.
Как понизить «плохой» холестерин
Занимайтесь спортом не менее двух с половиной часов в неделю. Можно просто быстро ходить во время прогулки, плавать, кататься на велосипеде.
Бросьте курить. Курение способствует повышению уровня ЛПНП.
Сократите потребление жирной пищи, особенно продуктов, содержащих триглицериды (насыщенные жиры).
Постарайтесь ввести в свой рацион продукты, которые помогут понизить холестерин.
Запрещенные продукты при повышенном холестерине
[object Object]
Рацион при повышенном холестерине
Определенные компоненты, содержащиеся в продуктах питания, могут уменьшать количество «плохого» холестерина в организме:
- клетчатка связывает холестерин и выводит его до того, как он попадет в кровоток;
- полиненасыщенные жиры непосредственно снижают уровень ЛПНП;
- растительные стерины и станолы (вещества, содержащиеся в растениях) помогают блокировать всасывание холестерина.
Снизить уровень «плохого» холестерина и улучшить здоровье сердечно-сосудистой системы можно, если добавить в рацион большое количество клетчатки (фрукты, овощи, цельнозерновые и бобовые культуры), минимизировать количество насыщенных жиров и простых углеводов, повышающих уровень ЛПНП.
В американских рекомендациях диет для снижения холестерина фигурирует обилие фруктов (даже на ужин), обилие картофеля и сладкого картофеля батата, арахиса и арахисовой пасты.
Возможно, холестерин при такой диете и будет снижен. Но вот вес, если вы склонны к полноте, скорее всего, станет еще больше.
Ужин желательно легкий, овощной, без фруктов. Напомним, фрукты содержат много сахара, ранее мы писали, сколько фруктов и овощей можно есть в день.
– Овощи на ужин тоже надо не все подряд, а с низким гликемическим индексом, – подчеркивает диетолог Марият Мухина. – Забудьте про вареную свеклу и вареную морковь, про картофель в любом виде (исключение – синий картофель). Можно драники из капусты белокочанной, запеканки из цветной капусты и брокколи, томатные гратены, овощные салаты…
Кроме того, в американских вариациях меню часто присутствуют креветки – их лучше заменить на кальмаров, это чистый белок.
Продукты, понижающие «плохой» холестерин
Рассмотрим подробнее, что можно и нельзя есть при повышенном холестерине. Рекомендации относительно питания при высоком холестерине у женщин и мужчин не различаются. Но женщинам после менопаузы следует особенно внимательно относиться к своему рациону.



Овсянка, овсяные хлопья и отруби содержат необходимое количество растворимой клетчатки. Добавьте банан или немного клубники. Желательно употреблять от 20 до 35 г клетчатки в день, причем 5–10 г должны приходиться на растворимую.
Фасоль тоже очень богата растворимой клетчаткой. Кроме того, организму требуется некоторое время для ее переваривания, а это значит, что дольше сохраняется чувство сытости после еды. Это одна из причин, по которой фасоль рекомендована людям, пытающимся похудеть.
Ячмень, коричневый (бурый) рис, киноа и другие цельные злаки. Подобно овсу и овсяным отрубям, ячмень и другие цельные злаки могут помочь снизить риск развития сердечно-сосудистых заболеваний, главным образом благодаря содержащейся в них растворимой клетчатке.

ВРАЧ-КАРДИОЛОГ, К. М. Н., ФГБУ «ФЦМН» ФМБА РОССИИ
– Бурый, коричневый или красный рис — это рис коричневого цвета, с которого не удалена оболочка. БАДы на его основе обычно назначают для снижения холестерина молодым людям или тем, у кого причиной высокого уровня «плохого» холестерина является генетическая предрасположенность.



Овощи. Разные виды капусты (белокочанная, брокколи, цветная, брюссельская), баклажаны, тыква, кабачки, морковь прекрасно понижают «плохой» холестерин. Съедайте их не менее 400 г в день.
Яблоки, виноград, клубника, цитрусовые. Эти фрукты богаты пектином – тип растворимой клетчатки, которая снижает уровень ЛПНП.
Авокадо является мощным источником питательных веществ и мононенасыщенных жирных кислот. Авокадо полезно для сердца и может помочь снизить уровень ЛПНП у людей с избыточным весом или ожирением.



Орехи. Многочисленные исследования показывают, что употребление миндаля, грецких орехов, арахиса и других орехов полезно для сердца. Но не забывайте, что они очень калорийны, поэтому достаточно 30 г в день в качестве перекуса.
Растительные масла. Вместо сливочного масла используйте для приготовления пищи оливковое, рапсовое, подсолнечное, сафлоровое.
Соя. Употребление 25 г соевого белка в день может снизить уровень ЛПНП на 5–6%.

Жирная рыба содержит высокий уровень омега-3 жирных кислот, которые могут уменьшить количество триглицеридов в крови, а также понизить артериальное давление и риск образования тромбов.
Чтобы снизить «плохой» холестерин, желательно употреблять не менее двух порций рыбы в неделю, лучше в запеченном виде или приготовленную на гриле. Это позволит избежать добавления вредных жиров.
Самые высокие дозы омега-3 жирных кислот в скумбрии, сельди, тунце, лососе, форели.
Такие продукты, как грецкие орехи, льняное семя и рапсовое масло, также содержат омега-3 жирные кислоты.
– Еще при повышенном холестерине рекомендуются ферментированные продукты, – добавляет доктор Марият Мухина. – Моченые яблоки, клюква, брусника, квашеная капуста.
Примерное меню на неделю
Доктор Мухина составила для наших читателей пример, каким может быть ежедневное меню в течение недели. Оно предназначено для людей с изюбыточным весом и ожирением. Если у вас повышенный хллестерин, но нормальный вес, то в таком меню могут быть еще и рекомендованные крупы (рис, киноа, гречка, кускус, перловка, просо).
А если диета не помогает?
[object Object]
Холестерин может быть повышен даже у худых людей!
Помните, что высокий уровень «плохого» холестерина опасен тем, что не имеет симптомов. Отсутствие полноты, ожирения не говорит о том, что у вас нет холестерина в сосудах.
Поэтому если у ваших родителей были такого рода проблемы или вы ведете не самый здоровый образ жизни, то лучше сдать анализ на липидный профиль и убедиться, что все показатели в норме. Если нет, то своевременно принять меры.
Что такое подагра и каковы симптомы подагры?
Подагра — это заболевание, возникающее в результате нарушения обмена веществ. Она возникает, когда высокий уровень мочевой кислоты в крови (более 360 мкмоль/л) вызывает образование кристаллов моноурата натрия. Кристаллы скапливаются в суставах и вокруг них, вызывая боль.
Подагру называют мужской болезнью, ведь мужчины страдают от нее гораздо чаще женщин.

кардиолог, ревматолог, ООО «Институт Здоровья»
— Полностью вылечиться от подагры невозможно. Но с помощью соответствующего рациона питания можно снизить уровень мочевой кислоты в крови, уменьшить частоту приступов, замедлить разрушение суставов и продлить периоды ремиссии. Поэтому диета при подагре играет очень важную роль и составляет неотъемлемую часть терапии.
Симптомы подагры:
- обычно очень сильная суставная боль, которая быстро нарастает и проходит через несколько часов или суток;
- припухлость сустава;
- покраснение кожи над суставом.
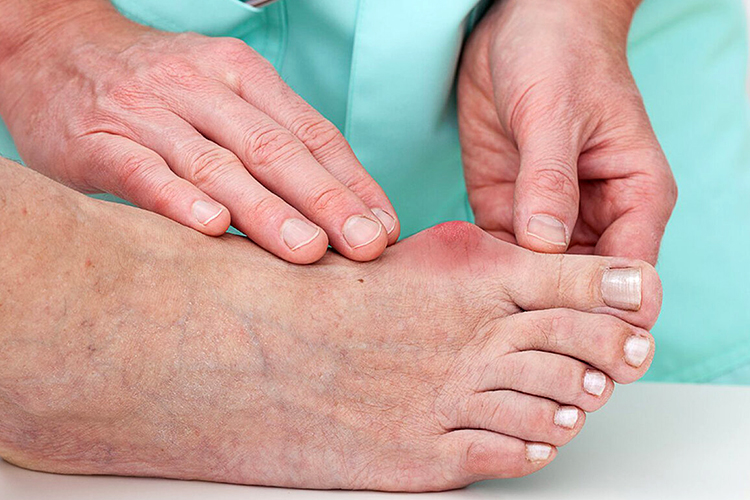
Также могут наблюдаться повышенная температура тела, слабость, усиленное потоотделение.
Причины подагры
[object Object]
Подагра считается преимущественно мужским заболеванием
[object Object]


