В статье мы расскажем:
- Причины ожирения
- Жировая ткань как эндокринный орган
- Нарушения при ожирении
- Ожирение печени
- Питание при ожирении
- Запрещенные продукты
- Детское ожирение
- Стратегии питания для детей
- Диагностика ожирения
- Беременность и ожирение
Ожирение — одна из наиболее распространенных патологий 21 века и настоящий бич современного общества. Это повсеместная проблема во всех странах — от высокоразвитых (так, скажем, в Великобритании процент страдающих от избыточного веса пациентов давно перевалил за 20) до менее индустриальных. По оценкам ВОЗ, только в 2004 году число подверженных ожирению людей превышало 1.4 миллиарда — что же говорить сейчас, 12 лет спустя?
Это не только решающий фактор и триггер большинства сердечно-сосудистых заболеваний, метаболических нарушений, но и существенно снижающее уровень жизни заболевание.
Причины ожирения
Генетика, безусловно, играет существенную роль на всех уровнях функционирования организма и вносит немалую лепту, в частности, и в конституциональные особенности строения. Впрочем, решающее слово остается именно за внешними факторами и теми условиями, что с колыбели окружали ребенка: ведь даже самый здоровый малыш при неправильном подходе родителей грозится не только набрать лишние килограммы и сантиметры подкожных складок, но и выработать стойкие, пищевые привычки, что во взрослом возрасте неизменно станут препятствием на пути к правильному образу жизни.
Среди основных причин избыточного веса можно выделить следующие:
- Нарушение энергетического баланса — иными словами, мы потребляем больше, чем способны потратить.
Наш организм — гениальная система, которая в любой ситуации — в условиях мирного сосуществования всех населяющих его резидентов как клеточного, так неклеточного строения, или же при гражданский войнах в виде аутоиммунных заболеваний, при вторжении на его территорию чужеродных патогенных агентов — печется, главным образом, об одной цели: каким образом поддержать равновесие — залог нормальной работы, прежде всего, ферментов.
Большинство протекающих в человеческом теле реакций — энергозатратны. Перенос глюкозы, транспорт ионов, активация сигнальных путей — все требует своеобразной валюты в виде молекул АТФ. Итак, весь избыток поступающих вместе с пищей веществ попросту невыгодно выводить транзитом через кишечник: никогда ведь не знаешь, когда наступит тот самый черный день.
Таким образом, жировая ткань, в свое время, обеспечивала выживание: мамонтов и саблезубых тигров нашим предкам не каждый день удавалось убить.
- Нарушение со стороны гипоталамуса — главного дирижера энергетического обмена. Именно в этой, одной из ключевых структур головного мозга, и расположены центры “голода” и “насыщения”, а также вырабатывается целый ряд белковых и полипептидных молекул, участвующих в контроле аппетита.
- Эндокринные — снижение функции щитовидной железы (гипотиреоз), уменьшение выработки гормонов надпочечников и соматотропина аденогипофизом.
- Нарушения сна: синтез гормонов, отвечающих за голод и насыщение (грелина и лептина) связан с циклами “сон-бодровствование”.
- Длительный прием некоторых лекарственных препаратов — в частности, глюкокортикоидов.
Жировая ткань как эндокринный орган
Жировая ткань — источник множества биологически активных веществ и гормонов, проявляющих как центральные, так и периферические эффекты.
Прежде всего здесь вырабатывается лептин — гормон насыщения, что, свободно проходя через таможенную границу гематоэнцефалического барьера (с помощью специальной транспортной системы), отделяющего нервную ткань от циркулирующей крови, воздействует на рецепторы гипоталамуса — ключевой структуры головного мозга, где и снижает выработку отвечающего за голод нейропептида Y. Наступает чувство сытости.
Интересно, что уровень этого гормона существенно отличается у мужчин и женщин — у первых он значительно ниже, что связано с более высокими концентрациями в крови тестостерона.
Увеличение количества жировой ткани неизменно сопровождается и возрастанием продукции лептина, что влечет за собой закономерное снижение чувствительности к нему клеточных рецепторов — развивается лептинорезистентность.
Подобные нарушения сказываются не только на дисрегуляции аппетита: лептин задействован и в функционировании репродуктивной системы. Так, многие исследователи отмечают цикличность уровня лептина, связанную с последовательной сменой дирижеров в организме женщины — половых гормонов. В частности, его концентрация достигала максимума в лютеиновой фазе, когда этот белковый гормон активно стимулировал само запрограммированную смерть клеток желтого тела — их апоптоз — при отсутствии наступления беременности.
Другой, не менее важный гормон, вырабатываемый жировыми клетками — адипонектин — также имеет, подобно лептину, белковую природу. Активация им сигнальных путей, приводит к:
- Увеличению утилизации глюкозы скелетными мышцами.
- Расслаблению гладких мышц и, вследствие этого, уменьшению артериального давления. Этот эффект опосредуется стимуляцией клеток эндотелия, внутренней выстилки сосудов, к выработке фактора-релаксации — оксида азота.
- Препятствует делению и кальцификации гладких миоцитов сосудистой стенки, оказывая, таким образом, антиатерогенное действие. Кроме того, он подавляет захватывание холестерина и его эфиров клетками-чистильщиками — макрофагами —, которые, несмотря на весь обширный спектр содержащихся в них ферментов, неспособны к расщеплению данного органического соединения и лишь накапливают его, превращаясь со временем в так называемые “пенистые” клетки.
- Подавление синтеза глюкозы из неуглеводных компонентов — торможение глюконеогенеза в печени.
Нарушения при ожирении
- Гипертоническая болезнь — связана, прежде всего, с непосредственной стимуляцией инсулином, концентрация которого в крови многократно превышает норму у людей с избыточной массой тела, симпатической нервной системы (ее медиаторы, как известно, взаимодействуя с соответствующими рецепторами на клетках миокарда, увеличивают частоту и силу сокращений, а также оказывают непосредственное влияние на гладкие миоциты сосудистой стенки).
Кроме того, инсулин действует и на почки: он способствует задержке натрия, который прицепом за собой тянет воду — увеличивается объем циркулирующей крови.
При ожирении возрастает и продукция ангиотензиногена адипоцитами — его последующее превращение в ангиотензин 2 стимулирует секрецию корой надпочечников альдостерона — минералокортикоида, обуславливающего обратное всасывание в почечных канальцах натрия и секрецию калия.
Вдобавок к этому, правое предсердие уменьшает синтез и выделение натрийуретического гормона, способствующего снижению концентрации натрия в крови путем его выведения с мочой, — развиваются отеки.
- При отложении жира в области грудной клетки и брюшной полости, ограничивается подвижность диафрагмы — основной дыхательной мышцы — и ребер, что приводит к нарушениям вентиляции легочной паренхимы. У таких пациентов отмечается уменьшение показателей жизненной емкости легких, а также снижение объема форсированного выдоха.
Кроме того, при ожирении подавляется синтез провоспалительного гормона — адипонектина — что увеличивает риски бронхиальной астмы.
- Нарушения углеводного обмена — в частности, развитие инсулинорезистентности — решающей ступени в патогенезе сахарного диабета 2-ого типа. Так, скажем, в печени свободные жирные кислоты препятствуют связыванию с гепатоцитами инсулина, а также подавляют тормозное действие этого гормона на глюконеогенез (синтез глюкозы из неуглеводных компонентов).
Кроме того, свободные жирные кислоты оказывают токсическое действие на продуцирующие инсулин бета-клетки поджелудочной железы и нарушают поглощение и дальнейшую утилизацию глюкозы скелетными мышцами.
Ожирение печени
Неалкогольная жировая болезнь печени (НАЖБП) — одно из наиболее распространенных заболеваний в гастроэнтерологии, которая характеризуется обрастанием, в буквальном смысле этого слова, гепатоцитов клетками жира — печень превращается в гусиное фуа-гра.
Ожирение печени, как правило, связано с избыточным поступлением в организм углеводов: когда все энергетические потребности клеток удовлетворены, часть излишек будет благоразумно запасено в кладовых печени в виде гликогена — резерва энергии на “черный день”. Однако, учитывая ограниченность пространства, отведенное на хранение банок с вареньем, то, что не удалось трансформировать в гликоген, в процессе биохимических реакций превратиться в липиды.
Итак, не стоит бояться жиров в рационе: поправляются как раз-таки из-за неконтролируемого поступления сахаров, первоначально кажущихся полезными и безобидными. “Все есть яд и все — лекарство”, — правильно утверждал Парацельс.
Ожирение активирует в гепатоцитах сигнальный путь, неизменно связанный с хроническим воспалением и повышенным содержанием метаболитов липидов — таких, как диацилглицерол. Последний, препятствуя фосфорилированию рецептора инсулина, непосредственно вносит свою лепту в развитие инсулинорезистентности.
Кроме того, увеличение концентрации свободных жирных кислот способствует нарушению их окисления в наших электростанциях — митохондриях — и приводит к возрастанию продукции на расположенных в них дыхательных цепях свободных радикалов. Развивается окислительный стресс, который еще больше повреждает паренхиму органа и стимулирует прогрессирования фиброза — замещения клеток печени соединительной тканью.
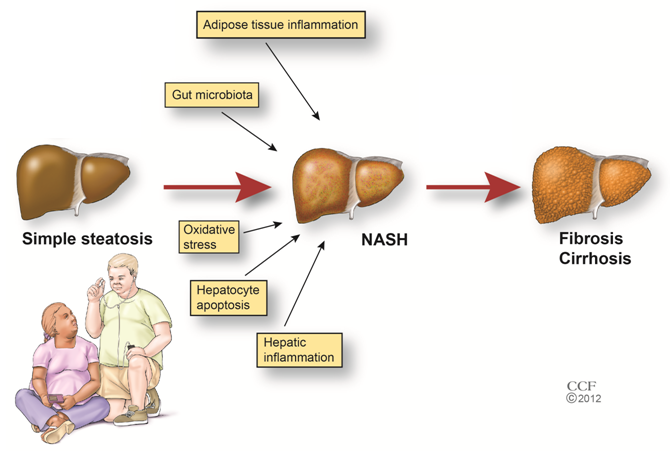
У большинства пациентов НАЖБП не проявляется клиническими симптомами, либо же они недостаточно специфичны:
- тупая боль в области правого подреберья;
- гепатоспленомегалия — увеличение размеров печени и селезенки.
Лабораторные показатели также не всегда отображают картину: так, уровни АЛТ и АСТ (аланинаминотрансферазы и аспартатаминотрансферазы) могут быть незначительно повышенными или даже оставаться в пределах нормы — вот почему ориентироваться сугубо на их концентрацию нежелательно при постановке диагноза.
Гораздо эффективнее оценивать показатели мочевой кислоты (более, чем у 20%, страдающих от избыточного веса, наблюдается гиперурикемия), С-реактивный белок и концентрацию ферритина в сыворотке крови — оба из них, будучи характерными и высокочувствительными маркерами воспаления, повышены при ожирении печени. Кроме того, необходимо контролировать уровень инсулина, глюкозы и С-пептида, а также липидный профиль.
Питание при ожирении
Пациентам с ожирением, кроме умеренной физической активности, необходимо в тандеме с нутрициологом составить правильный рацион, удовлетворяющий все необходимые потребности организма. Прежде всего, главное правило для них можно сформулировать следующим образом: тратить больше, чем получать.
Жесткое ограничение в калориях — прямая дорога к срыву и последующим за ним депрессивным состояниям и самобичеванию. Да, уменьшение потребляемых калорий имеет смысл — но только в тех случаях, когда оно адекватное и постепенное.

В целом, при отсутствии истощения надпочечников, универсальным типом питания для большинства людей остается трехразовое. Соблюдение “голодных” промежутков путем исключения всех перекусов между основными приемами пищи, способствует налаживанию углеводного обмена и повышению чувствительности рецепторов клеток к инсулину.
Кроме того, желательно придерживаться интервального голодания — его самой простой вариацией, с которой и необходимо начать, является 12/12 — иными словами, в течение 12 часов вы кушаете (как раз идеально подойдут 2 или 3 приема пищи), в остальные же 12 (включая сон) — употребляете исключительно воду, травяные чаи или кофе без молока и сахара.
Со временем можно “удлинять” голодное окно и переходить, например, к практикованию 14/10, 16/8 и 20/4 — любая из этих методик представляет собой эффективный способ аккуратного, плавного снижения веса, а затем и поддержания его нормального уровня.
Также пациентам с избыточной массой тела следует исключить быстрые углеводы — сладости, сухофрукты, мёд, способствующие быстрому повышению уровня глюкозы и такому же резкому спаду. Учитывая, что в механизмах развития инсулинорезистентности, одна из ключевых ролей принадлежит фруктозе, изощеренно обходящей все пути насыщения, строгий контроль за потреблением фруктов и их ограничение обязательны.
Рекомендуется употреблять не менее 30 грамм клетчатки — это не только мощный стимулятор моторики кишечника, но и своеобразный веник, что очищает его просвет. Можно применять в качестве ее источника порошок псиллиума или яблочный пектин, запивая их водой или же добавляя (как связывающее вещество) в тесто. Однако, учитывая, что пищевые волокна выступают и в качестве сорбента, их необходимо принимать отдельно от других биологически активных добавок.
Запрещенные продукты
При избыточной массе тела строго необходимо ограничить употребление:
- конфет, мороженого, зефира, мармелада и других источников рафинированных сахаров;
- сладких фруктов: манго, бананов, хурмы;
- свежевыжатых соков и смузи — это настоящая сахарная бомба под прикрытием зож-продукта;
- готовых соусов: они являются не только источниками возбуждающих нервную систему глутаматов, но и лишних калорий и скрытого сахара;
- фаст-фуда и полуфабрикатов;
- хлебобулочных изделий, каш быстрого приготовления;
- молочных продуктов: они повышают в плазме уровень инсулина и инсулиноподобного фактора-1, а также способствуют увеличению продукции андрогенов;
- газированных и алкогольных напитков.
Детское ожирение
Детское ожирение — одна из наиболее остро стоящих проблем современного мира — является результатом долговременного энергетического дисбаланса, когда количество потребляемой энергии многократно превышает потребности организма.
Несмотря на определенную роль генетики, увеличение числа страдающих от ожирения детей связано, в первую очередь, с низким уровнем физической активности и преобладанием в рационе пищевого мусора, богатого сахарами и транс-жирами.
Нейроэндокринные нарушения, врожденные аномалии и хромосомные мутации отходят на второй план — их роль в наборе избыточной массы тела на фоне влияния факторов окружающей среды становится все более и более незначительной.
Так, в Великобритании только в 2008 году, по статистике, 16.8% мальчиков и 15.2% девочек в возрасте от 2 до 15 лет имели проблемы с избыточной массой тела — можно представить, как изменились сейчас, спустя 12 лет, эти показатели.

Ожирение связано с развитием инсулинорезистентности, нарушением толерантности к глюкозе и увеличением артериального давления, — все эти факторы способствуют прямо или опосредованно развитию хронических заболеваний. Аналогично со взрослым организмом, в детском также отмечаются:
- апноэ во сне;
- депрессивные состояния, низкая самооценка и ухудшение качества жизни.
Диагностика ожирения
Ожирение — один из главных компонентов, составляющих метаболический синдром. Это целый комплекс патологий, что включает в себя:
- сахарный диабет 2-ого типа;
- склонность к тромбообразованию;
Согласно критериям ВОЗ за 2002 год, учитываются при постановке диагноза следующие лабораторные показатели:
Беременность и ожирение
Беременность — уникальный период в жизни каждой женщины, который характеризуется рядом количественных и качественных изменений, направленных на создание максимально благоприятных условий для роста и развития нового организма.
Идет интенсивное развитие жировой клетчатки — той подушки метаболической безопасности, что обеспечит плода необходимыми субстратами для получения энергии. Мы уже говорили о гормональной функции данной ткани: здесь, за счет достаточно высокой активности фермента ароматазы происходит трансформация андрогенов в эстрогены — прежде всего, в эстрадиол, опосредуя, таким образом, внеяичниковый синтез половых гормонов.
Однако избыточная масса тела сопровождается не только более усиленной функцией ранее упомянутого энзима: происходят изменения и в составе самих эстрогенов — в частности, количество их активных форм превышает неактивные. К этому следует добавить и непосредственную продукцию плацентой эстрогенов — таким образом, арифметическая суммация отображает развитие гиперэстрогенемии.
Во время периода гестации возрастает и продукция прогестерона — прямого конкурента глюкокортикоидов за рецепторы в жировых клетках — связываясь с ними, он лишает возможности гормоны коры надпочечников активировать липолиз — процесс сжигания жира.
Начиная с 6 недели, трофобласты плаценты активно синтезируют лептин, стимулирующий кроветворения у плода и участвующий в регуляции процессов роста и развития. Итак, беременность характеризуется целым оркестром гормональных изменений, однако, решающую роль в механизмах ожирения по-прежнему играет положительный энергетический баланс.
Есть определенные рекомендации касательно прибавки веса во время беременности, разработанные Институтом медицины американской академии наук и основанные на показателях исходного индекса массы тела. Напоминаем, что ИМТ= масса (кг) : рост² (м²)
Осложнения, связанные с избыточном весом, во время гестации наблюдаются у 85% пациенток и сопровождаются:
- Патологиями со стороны сердечно-сосудистой.
- Нарушениями углеводного обмена — в норме развивается физиологическая инсулинорезистентность, при которой чувствительность периферических тканей к данному белковому гормону поджелудочной железы несколько снижается, что необходимо, прежде всего, для обеспечения развивающегося плода энергией.
Висцеральное ожирение, само по себе, сопровождается избыточной концентрацией инсулина в крови. Гиперинсулинемия возникает вследствие компенсаторного увеличения продукции островками Лангерганса гормона в ответ на снижение чувствительности клеточных рецепторов к нему, а, значит, и неспособности глюкозы, должным образом, из кровотока попасть внутрь клеток. Риск гестационного диабета повышается с 2% (каким он представлен у пациенток с нормальным углеводным обменом) до 17% — более, чем в 8 раз.
Всё это не может не сказываться и на здоровье ребенка — характер патологий широко варьирует в зависимости от того, на каком сроке развилась гипергликемия у матери. Так, отмечаются:
- пороки центральной нервной системы;
- гиперплазия клеток поджелудочной;
- пороки сердца и желудочно-кишечного тракта;
- внутриутробная гибель плода.
Новорожденные у страдающих от ожирения матерей чаще всего имеют повышенные риски макросомии, характеризующейся массой тела более 4000 г. У таких деток, как правило, также отмечаются более высокие уровни лептина и провоспалительного интерлейкина-6.
Вдобавок ко всему сказанному, ожирение — независимый фактор риска невынашивания беременности и ее прерывания, наблюдаемого в условиях избыточной концентрации андрогенов и инсулина.
Материал основан на исследованиях
Ожирение считается одной из основных проблем современного общества, ухудшающих здоровье людей и отрицательно влияющих на их качество жизни. Среди основных причин его возникновения — преобладание в рационе продуктов с высоким содержанием жиров и калорий, низкий уровень физической активности и недостаток сна. Кроме отрицательного влияния на внешний вид человека, ожирение способно вызывать различные серьезные заболевания.
Ожирение — одна из главных угроз для здоровья человека
Наличие и степень ожирения у человека определяется при помощи расчета ИМТ (индекса массы тела). Он определяется по формуле: масса(кг), деленная на рост в квадратных метрах. Если ИМТ составляет от 18 до 25 кг/м2, то вес человека в норме. ИМТ от 25 до 29 кг/м2 — еще не начало ожирения, но сигнал к изменению питания и образа жизни. Если ИМТ от 30 до 35 кг/м2, то имеет место ожирение первой степени. При ИМТ свыше 40 кг/м2 избыточный вес представляет серьезную угрозу для жизни и здоровья человека.
При первой степени этого состояния человек может наблюдать у себя такие неприятные симптомы, как одышка, повышенная потливость, быстрая утомляемость. Если избыточный вес составляет 30-40% от общей массы тела, то данные симптомы становятся более выраженными. В добавление к ним появляется отечность, головокружение, рассеянность, сонливость. При избытке веса более 50% человек становится малоподвижным, вялым и сонным. Работоспособность значительно снижается, возможно даже получить инвалидность.
Избыточный вес приводит к развитию следующих заболеваний:
- атеросклероза;
- гипертонической болезни;
- сахарного диабета;
- желчекаменной болезни;
- искривления позвоночника.
Лечение пациентов с избыточной массой тела предполагает самые разные методы — от соблюдения строгих диет и повышения физической активности до хирургического вмешательства и специальных операций. Определить схему лечения поможет врач-диетолог.
Особенности питания современного человека

Питание человека является определяющим фактором, оказывающим влияние на его здоровье, которое зависит от него на 75%. Доля других факторов распределяется следующим образом:
Именно от тех продуктов, которые человек употребляет в пищу сегодня, зависит его психическое и физическое здоровье. Питание современных людей значительно отличается от того, чем питались поколения предков, прежде всего, избытком жиров, химикатов, консервантов и красителей. В детстве или юности человек мало задумывается о том, насколько здоровую пищу он ест. Он может выпивать большое количество сладких газированных напитков и съедать много гамбургеров или картофеля фри, не замечая, как постепенно появляются проблемы.
Основные ошибки рациона заключаются в следующем:
- избыточная калорийность пищи;
- избыточное потребление жирной пищи;
- недостаточное потребление белка;
- избыточное потребление рафинированных сахаров (сладкие газированные напитки, кондитерские изделия);
- ограниченное потребление растительных продуктов;
- избыточное потребление поваренной соли;
- недостаточное разнообразие продуктов.
Фастфуд, или «быстрая еда», получившая широкое распространение в мире, является самым простым способом перекуса, а иногда и заменяет собой основные приемы пищи. Аппетитный внешний вид вместе с использованием специальных пищевых добавок делает фастфуд привлекательным для детей и взрослых, провоцируя на употребление все большего количества продуктов. В результате избыточный вес появляется уже у детей школьного возраста, не говоря уже о взрослых, стремящихся быстро перекусить ввиду высокой занятости.
Среди ассортимента магазинов, который активно используется в качестве перекусов, преобладают выпечка, кондитерские изделия, сладкие йогурты. Компоненты, содержащиеся в них, также способствуют появлению лишнего веса.
Правильное питание при ожирении

Люди стали задумываться о правильном питании тогда, когда оно стало утрачивать свою «правильность» и разнообразие, и когда в нем стали преобладать трансжиры и простые углеводы.
Основная стратегия снижения избыточного веса заключается в уменьшении количества калорий и расхода излишнего жира. Для этого потребуется радикальное изменение пищевых привычек человека.
Правильное питание при ожирении основано на снижении калорийности потребляемых продуктов, а также ограничении потребления соли. Для того, чтобы возникало чувство насыщения, необходимо увеличить потребление сложных углеводов. Из рациона исключаются жареные продукты и заменяются на вареные, печеные и приготовленные на пару. Без ограничений можно есть овощи, мясо птицы, нежирную рыбу, чай и кофе без сахара. Следует ограничить нежирные кисломолочные продукты, фрукты, куриные яйца, макаронные изделия, хлеб грубого помола, фрукты. Полностью исключить или минимизировать рекомендуется жирные молочные продукты, жирное мясо, колбасные изделия, консервы, кондитерские изделия, сладкие газированные и алкогольные напитки.
Правильное питание и физические нагрузки будут эффективны при борьбе с первой и второй степенью избыточности веса. Приблизительный дневной рацион пациентов должен включать в себя такие продукты, как творог, овощи, супы, отварное мясо и рыбу. При лечении пациентов с третьей степенью избыточности веса может потребоваться лечение в стационаре и общая калорийность продуктов не выше 1300 ккал в сутки.
В целом, рацион человека, желающего похудеть, должен быть сбалансированным и содержать достаточное количество белков, жиров и углеводов. Чтобы снизить вес, необязательно голодать — так лишние килограммы вернутся обратно и избавиться от них будет сложнее. Также показаны физические нагрузки — утренняя зарядка, фитнес или любой вид спорта, от которого пациент получает удовольствие. С повышением выносливости организма нагрузки растут.
Если лишний вес представляет серьезную угрозу для здоровья человека, то с ним следует бороться. И самые распространенные способы его снижения — это правильно построенный рацион и физические нагрузки. Наградой за необходимые усилия, прилагаемые пациентом, будет не только стройная и красивая фигура без жировых отложений, но и снижение нагрузки на внутренние органы и профилактика серьезных заболеваний.
Изучение фактического питания — важное звено в многоуровневой системе диагностики нарушений пищевого статуса у пациентов с ожирением Блохина Л.В., Кондакова Н.М., Погожева А.В., Батурин А.К. Вопросы питания 2009 Т. 78 №5
Роль питания в развитии артериальной гипертензии у детей с избыточной массой тела и ожирением Мэтрэгунэ Н.Г., Ревенко Н.Е., Бикир-Тхоряк Л., Кожокарь С.В., Ерохина О.В., Тэнасе Л. Вопросы детской диетологии 2012 Т. 10 №6
Абдоминальное ожирение – это заболевание, сопровождающееся избытком жира в организме и внутренних органах. Основные симптомы патологии — окружность туловища более 100 см, систематическое переедание, жажда сладкого и воды. У больных часто выявляются сопутствующие проблемы — артериальная гипертензия, синдром апноэ во сне, апатия, сонливость, усталость, хронические запоры и другие расстройства пищеварения.
Диагноз ставит эндокринолог. Обследование включает измерение окружности туловища, расчет ИМТ. Лечение включает диету, регулярные физические нагрузки, медикаментозную терапию.
Что такое абдоминальное ожирение
Абдоминальное ожирение также называют центральным, висцеральным или тучным. Ожирение является проблемой не только визуальной, но и в наибольшей степени – здоровья. МКБ-10 относит патологию в категорию «Эндокринные заболевания, расстройства пищевого поведения и нарушения обмена веществ».
Абдоминальное ожирение классифицируется как хроническое неинфекционное заболевание, без склонности к самопроизвольному исчезновению, а значит, его, как и любую другую болезнь, следует правильно диагностировать, а затем лечить. Патология тесно связана с риском развития патологий сердечно-сосудистой системы, которые, наряду с раком, являются одной из самых распространенных причин смерти в мире. При этом локализация жировой ткани в брюшной области сильнее коррелирует с сердечно-сосудистыми и метаболическими факторами риска по сравнению с периферическим ожирением.
Проблема избыточного веса известна еще со времен Гиппократа, но успех в лечении этого заболевания невелик, а эпидемиологические показатели постепенно увеличиваются. Последний факт связан с нездоровыми пищевыми привычками и недостаточной мобильностью людей.
По данным ВОЗ, избыточный вес имеют примерно 2 млрд взрослых людей, из них ожирение отмечается у более 650 млн. Абдоминальному ожирению более подвержены взрослые мужчины, но в последние десятилетия распространенность этого заболевания возросла среди детей и подростков.
Причины абдоминального ожирения
Согласно этиологической основе, ожирение бывает алиментарно-конституциональным, возникающим из-за наследственных причин и образа жизни, и симптоматическим, когда прибавка в весе — следствие эндокринных и других патологий.
Конкретно в список причин абдоминального ожирения входят:
- Конституционные характеристики. Генетическая предрасположенность — одна из причин развития заболевания в 25-70 лет. У больных наследственно нарушены обменные процессы, развиваются метаболический синдром и сахарный диабет. Генетические факторы связаны с регуляцией аппетита, функциями жировой клетки в секреции метаболически активных веществ (напр. лептином — гормоном сытости), с процессами термогенеза с учетом постпрандиального термогенеза, базального метаболизма и спонтанной двигательной активности.
- Тип питания. Ожирению способствуют: избыток высококалорийной пищи, питание в вечернее и ночное время, переход от традиционной пищи к фаст-фуду. Питание больных включает большое количество легких углеводов, часто алкоголь.
- Расстройства пищевого поведения. У больных диагностируется пищевая зависимость, обусловленная семейными привычками, связанными с питанием, и психическими нарушениями. У пациентов нарушен метаболизм эндорфина и серотонина, присутствует непреодолимая тяга к сладкому.
- Гиподинамия. Увеличение количества жира часто происходит из-за недостаточного расхода энергии, получаемой с пищей. Жиры и углеводы перерабатываются и откладываются в «депо».
- Эндокринные нарушения. Абдоминальное ожирение часто связано с гиперкортицизмом, гиперинсулинемией, гипогонадизмом, гипотиреозом. Заболевания начинаются с нарушения секреции гормонов, в результате чего повышается аппетит, формируется хроническое переедание, замедляется липолиз (расщепление жиров).
- Психические факторы. Важные факторы, которые могут быть непосредственной причиной абдоминального ожирения, — проблемы со стороны нервной системы. Нелеченная депрессия, невроз или расстройства пищевого поведения приводят к перееданию и потреблению слишком большого количества калорий. Эта зависимость особенно заметна у женщин, но различные психологические трудности встречаются и у детей.
В большинстве случаев абдоминальное ожирение по механизму происхождения алиментарно-конституциональное. В основе заболевания лежит комплекс факторов: наследственность, постоянное переедание и недостаток физической активности. Чрезмерное употребление пищи приводит к повышению уровня глюкозы в крови и гиперинсулинемии – повышению выработки инсулина, стимуляции аппетита, активации липосинтеза — активного накопления жиров. Таким образом образуется замкнутый круг, способствующий увеличению потребления пищи.
Появление симптомов голода и сытости зависит от активности вентролатеральных и вентромедиальных гипоталамических ядер. Деятельность алкогольного центра контролируется дофаминергической системой. При абдоминальном ожирении наблюдаются первичные или вторичные отклонения развития (экзогенные) во всех отделах нейроэндокринной регуляции – поджелудочной железе, гипоталамусе, гипофизе, щитовидной железе, надпочечниках и гонадах (половых железах).
Классификация абдоминального ожирения
На практике, для облегчения понимания процессов пациентами, применяется упрощенная классификация абдоминального ожирения, где патология делится на:
- первичную, пищевую;
- вторичную, вызванную эндокринным или иным заболеванием, или лекарственным препаратом.
Первый тип абдоминального ожирения более распространен и зависит от диеты и характера физической активности. Во втором случае необходимо лечить основное заболевание.
Более сложная клинико-патогенная классификация выделяет 4 формы ожирения:
- Конституционное. Связанное с особенностями диеты, гиподинамией и наследственным условным накоплением жира. ИМТ обычно не превышает 40 пунктов.
- Гипоталамическое. Вызвано патологиями гипоталамуса. Основано на повышенном ощущении голода.
- Эндокринное. Развивается в результате гормонального сбоя при гипотиреозе, гипокортицизме, гипогонадизме. ИМТ свыше 40-50 баллов.
- Ятрогенное. Медицинское ожирение. Развитие патологии связано с употреблением лекарств – кортикостероидов, антидепрессантов, антипсихотиков, контрацептивов.
Симптомы абдоминального ожирения
Основные признаки заболевания — чрезмерное накопление жира в области живота, верхней части туловища. Силуэт больного становится округлым, за что этот вид ожирения носит общее название – яблочный.
Окружность мужского туловища в области талии превышает 94 см, у женщин – 80 см. При этом ИМТ может оставаться в пределах нормы, так как в других частях тела жир остается в норме или гипотрофирован (недостаточен), мышечная ткань недоразвита.
Питание таких больных обычно состоит из высококалорийных продуктов. Пищевое поведение характеризуется частыми перекусами, сытными обедами, едой на ночь, злоупотреблением сладостями, копчеными и запеченными блюдами, слабоалкогольными напитками. Часто пациенты не замечают или неправильно оценивают количество калорий: не учитываются случайные перекусы, добавление жирных соусов, способ приготовления.
Еще одна характерная особенность пациентов с абдоминальным ожирением — низкая толерантность к физическим нагрузкам. У больных недостаточная физическая подготовка, им сложно выполнять упражнения из-за низкой выносливости и недостаточной мышечной силы. Тучные люди отказываются ходить пешком, не участвуют в подвижных играх, избегают домашней работы.
Часто у больных наблюдаются и другие нарушения. С ожирением связаны:
- артериальная гипертензия;
- ишемическая болезнь сердца;
- сахарный диабет 2 типа и его осложнения;
- абструктивное апноэ во сне;
- желчные камни;
- запоры;
- синдром поликистозных яичников;
- мочекаменная болезнь;
- остеоартроз.
Расстройства нервной системы проявляются апатией, сонливостью, повышенной утомляемостью. Больные жалуются на депрессию, повышенную тревожность, проблемы с общением, комплекс неуверенности и неполноценности, избыточный вес.
Осложнения абдоминального ожирения
У людей с центральным ожирением повышается вероятность развития сахарного диабета 2 типа, который возникает из-за толерантности к глюкозе, появления стабильной гиперинсулинемии, артериальной гипертензии.
Большинство осложнений связано с метаболическим синдромом, характеризующимся гипергликемией, неправильным углеводным обменом, дислипидемией — высоким уровнем липидов. В результате нарушения обмена веществ на стенках сосудов появляются атеросклеротические бляшки.
У женщин абдоминальное ожирение провоцирует гормональную дисфункцию, вызывая повышение активности надпочечников, андрогенов. Патология проявляется ростом волос на лице, груди и спине (мужской тип). На поздних стадиях ожирения диагностируется бесплодие. У мужчин отмечается ухудшение потенции, нарушение репродуктивной функции, возможны новообразования простаты и толстой кишки.
Накопление жировой ткани у детей, особенно в области живота, связано с неблагоприятным липидным профилем, повышением артериального давления и атеросклерозом. Также в случае предрасположенности ребенка к центральному отложению жира, повышается риск метаболического синдрома — предшественника сердечно-сосудистых заболеваний.
Детское ожирение также негативно влияет на правильное развитие костно-суставной системы, способствуя образованию постуральных дефектов, плоскостопия. В случае девочек избыточная масса тела может вызвать нарушения менструального цикла, у мальчиков – расстройства полового созревания и гинекомастию.
Диагностика при абдоминальном ожирении
Такие нарушения лечит эндокринолог. В процессе дифференциальной диагностики и выявления сопутствующих заболеваний участвуют и другие специалисты, например, неврологи.
В комплекс обследования входит:
- Сбор анамнеза. Специалист определяет наличие ожирения, сахарного диабета 2 типа, синдрома инсулинорезистентности у родственников. Спрашивает об особенностях питания, двигательной активности больного. Так как больные склонны недооценивать калорийность пищи и завышать уровень спортивных нагрузок, врач может предложить вести дневник этих показателей в течение недели.
- Оценка внешних параметров тела. Специалист оценивает избыток жира, характер его распределения (в верхней части тела, в поясничной области). У больных часто повышается активность потовых и сальных желез, о чем свидетельствуют блеск кожи, гнойничковая сыпь, фурункулез, пиодермия.
- Измерение параметров тела. Проводится измерение веса, роста, окружности бедер и туловища. При абдоминальном ожирении ОТ у девочек и женщин превышает 80-84 см, соотношение ОТ/ОБ составляет более 0,85. У мальчиков и мужчин — от 94-98 см, показатель ОТ/ОБ более 1,0. На основании данных о росте и весе пациента рассчитывается индекс массы тела. Конституционное ожирение характеризуется ИМТ более 30, эндокринное – более 40.
- Инструментальные исследования. Определение количества и расположения жира проводятся с помощью компьютерной и магнитно-резонансной томографии области живота. Врач рассчитывает площадь и объем жировой ткани. Область висцерального жира чаще всего располагается на уровне 3, 4 или 4 и 5 поясничных позвонков.
Лечение абдоминального ожирения
Для лечения вторичного или симптоматического ожирения требуется выявить и лечить основное заболевание. У большинства больных наблюдаются конституциональные типы заболевания, где главное скорректировать образ жизни – изменить пищевые привычки, ввести регулярные физические нагрузки. Схема лечения разрабатывается эндокринологом индивидуально. Учитываются степень ожирения, наличие тяжелых соматических патологий (ишемическая болезнь сердца, остеоартроз, сахарный диабет и др.).
Программа лечения может включать:
- Диету. Основной принцип клинического питания — снижение калорийности диеты: для женщин до 1200-1500 ккал, для мужчин до 1400-1800 ккал. Потребление жиров и простых углеводов максимально низкое. В меню вводят продукты, содержащие белок и клетчатку. Для контроля больной должен вести дневник питания.
- Обязательную физическую активность. Вид нагрузок зависит от общей физической формы, состояния здоровья больного. При тяжелом ожирении занятия начинаются с ходьбы, на втором этапе вводится гимнастика и плавание, на третьем – виды спорта средней и высокой интенсивности.
- Медикаментозная коррекция. Препараты назначаются при тяжелом ожирении, неэффективности диеты, наличии осложнений, не позволяющих увеличить физическую активность. Лечение направлено на снижение расщепления и всасывания жира, повышение активности серотониновых и адреналиновых рецепторов (ускорение насыщения, угнетение аппетита, термическое усиление). Терапию проводят ингибиторами ГМГ-КоА-редуктазы (статины), фибратами, ингибиторами АПФ. Такие препараты продаются только по рецепту.
- Бариатрическая хирургия. Хирургическое лечение применяется при тяжелом ожирении, связанном с пищевыми привычками, и отсутствии общих противопоказаний к процедуре. Положительного результата можно добиться при формировании небольшого желудка, желудочного шунтирования, резекции кишечника.
Прогноз излечения и профилактика абдоминального ожирения
Соблюдение основных назначений врача – диеты и повышенной двигательной активности – позволяет справиться с абдоминальным ожирением в большинстве клинических случаев.
Профилактика включает в себя своевременные осмотры у эндокринолога, умеренное питание, регулярные физические упражнения. Людям со склонностью к перееданию нужно:
- ограничить количество высокоуглеводной и жирной пищи;
- увеличить количество овощей, фруктов, нежирного мяса и молочных продуктов в меню;
- прекращать прием пищи за 3 часа до сна;
- как можно больше ходить пешком.
Стоит подчеркнуть, что ожирение, в том числе и абдоминальное, не появляется в одночасье. Поэтому так важно, чтобы все предпринимаемые шаги против лишнего веса были регулярными, направленными на сохранение здоровых привычек на всю жизнь.
Ожирение — увеличение массы тела за счет избыточного образования жира и его отложения в организме внутри (висцеральный) или снаружи (подкожный жир). Это хронический процесс, при котором нарушаются все виды обмена, что чревато развитием серьезных патологий: болезней сердца, инсульта, сахарного диабета, риска внезапной сердечной смерти и т. п.
Ожирение считается одной из самых важных медико-социальных проблем в мире. В России проблема избыточной массы тела касается 59,2% человек, а ожирением страдает 24,1% населения.
Классификация степеней ожирения
Одной из самых простых и доступных считается классификация ожирения по степеням. Для этого рассчитывается ИМТ (индекс массы тела) человека. Сделать это нетрудно: вес человека нужно разделить на квадрат роста (в метрах), полученное значение и будет ИМТ.
Например: вес человека — 100 кг, рост 1,6 м. Квадрат роста — 2,56. Отсюда ИМТ: 100/2,56=39,06. При ИМТ выше 30 речь идет об ожирении:
- 1 степень: ИМТ 30-34,9.
- 2 степень: ИМТ в границах 35-39,9.
- 3 степень: ИМТ 40-44,9.
- 4 степень: ИМТ более 45.
В приведенном выше примере можно диагностировать ожирение второй степени.
Причины ожирения второй степени
Причины развития ожирения 2 степени можно условно поделить на группы:
- патологические — развивавшиеся в результате какого-то заболевания и/или его лечения;
- связанные с нарушениями образа жизни.
На практике эти причины разделить трудно: иногда лишний вес провоцирует появление гормональных патологий, иногда несложное заболевание вызывает накопление жира в организме, тогда как человек питается правильно и занимается физкультурой.
Среди причин, из-за которых развивается ожирение второй степени, чаще называют:
- переедание;
- недостаток физической активности;
- регулярные нарушения режима питания (слишком частые перекусы или, наоборот, длительные периоды без еды);
- избыток соленой, сладкой, жирной пищи;
- нехватка полезных пищевых компонентов: клетчатки, растительных волокон, витаминов, минералов;
- психологические причины, в т. ч. компульсивное переедание, булимия;
- наследственная предрасположенность;
- возрастной фактор (после 45 лет метаболизм замедляется);
- негативное влияние экологии.
К ожирению 2 степени могут привести нарушения в работе органов и систем:
- гормонально-эндокринные болезни (надпочечников, гипоталамо-гипофизарной системы,
- опухоли, заболевания сердца, почек, желудочно-кишечной системы;
- инсулинорезистентность;
- СПКЯ — синдром поликистозных яичников, одна из причин ожирения второй степени у женщин;
- прием некоторых лекарств (системных гормонов, нейролептиков, оральных противозачаточных).
Симптоматика ожирения 2 степени
Ожирение 2 степени — это серьезная патология, которая несет серьезные эстетические изменения тела, влияющие также на психическое состояние пациента:
- дисгармоничный внешний вид;
- появление «второго подбородка», «вдовьего горбика» (холки), «фартука» — отвисания передней стенки живота;
- пастозность (рыхлость) кожи.
Из патологических проявлений могут быть:
- одышка, быстрое утомление при средней или небольшой физической нагрузке;
- тахикардия — учащенное сердцебиение;
- повышение артериального давления, начальные степени гипертонической болезни;
- ГЭРБ — гастроэзофагеальная рефлюксная болезнь, заброс кислого содержимого желудка в пищевод, изжога, боли в верхней части желудка;
- астмоподобные нарушения дыхания;
- ночное апноэ — остановка дыхания во сне;
- хроническая усталость, недосып;
- боли в ногах (колени, лодыжки);
- отеки;
- эндокринные нарушения;
- высокий уровень «плохого» холестерина в крови;
- сексуальные расстройства;
- психологические проблемы.
Лечение ожирения 2 степени
Лечит ожирение 2 степени эндокринолог или диетолог. Но, как правило, требуется также консультация и сопровождение врачей других специальностей, в том числе — бариатрического хирурга.
Общая схема диагностики ожирения второй степени включает:
- Обследование у эндокринолога, невролога, диетолога, кардиолога.
- Анализы: клинический анализ крови и мочи, биохимия крови с показателями печеночных ферментов, липидный профиль, на анемию, уровень витаминов, глюкозу крови натощак и после еды, анализы гормонов щитовидной железы (ТТГ, Т4, Т3).
- Инструментальные обследования: ЭКГ, УЗИ органов малого таза, желудка, гастроскопия, колоноскопия, рентген черепа (турецкого седла), по показаниям — другие исследования.
- Ожирение 2 степени у женщин также требует оценки гормонального профиля (ЛСНГ, ФСГ, пролактин, тестостерон и др.).
По результатам обследования подбирается индивидуальная схема лечения ожирения второй степени, которая может включать:
- Немедикаментозное лечение.
Питание — при ожирении второй степени может быть назначена диета №8 по Певзнеру или ее вариации. Контролируется объем и частота приема пищи, исключаются продукты с высоким гликемическим индексом, жирные, соленые, стимулирующие аппетит, сладости, выпечка, мучные и крахмалистые изделия и продукты, в том числе макароны, рис, многие крупы.Обязательным является питьевой режим, когда перед каждым приемом пищи выпивается около 200 мл воды, желательно холодной. Это помогает «занять» объем желудка и обмануть рецепторы голода.Постепенно наращивается физическая активность. При 2 степени ожирения необходимо не менее 250-300 мин. интенсивной физической активности в неделю. При этом интенсивной считается нагрузка, при которой через 30 минут занятий ощущается усталость. Рекомендованы: ходьба, плавание, упражнения с гантелями, скандинавская ходьба, езда на велосипеде.Проводится психотерапия, поведенческая терапия. - Питание — при ожирении второй степени может быть назначена диета №8 по Певзнеру или ее вариации. Контролируется объем и частота приема пищи, исключаются продукты с высоким гликемическим индексом, жирные, соленые, стимулирующие аппетит, сладости, выпечка, мучные и крахмалистые изделия и продукты, в том числе макароны, рис, многие крупы.
- Обязательным является питьевой режим, когда перед каждым приемом пищи выпивается около 200 мл воды, желательно холодной. Это помогает «занять» объем желудка и обмануть рецепторы голода.
- Постепенно наращивается физическая активность. При 2 степени ожирения необходимо не менее 250-300 мин. интенсивной физической активности в неделю. При этом интенсивной считается нагрузка, при которой через 30 минут занятий ощущается усталость. Рекомендованы: ходьба, плавание, упражнения с гантелями, скандинавская ходьба, езда на велосипеде.
- Проводится психотерапия, поведенческая терапия.
- Косметологические методы коррекции массы жировой ткани — абдоминопластика, липосакция. Эти методы положительно влияют на пациентов психологически, поддерживают волю к лечению.
- Медикаментозное лечение ожирения 2 степени. Могут быть использованы препараты, подавляющие аппетит, снижающие всасывание жиров, усиливающие действие гормона сытости, контролирующие центр насыщения и другие. Их назначение ведется только в индивидуальном порядке, со строгим учетом показаний и противопоказаний.
Получить профессиональную консультацию вы можете у специалистов ФНКЦ ФМБА. Запишитесь на прием к врачу в удобное для вас время по телефону или через форму на сайте.
Что такое ожирение
Ожирение — это хроническое заболевание, для которого характерно патологически избыточное накопление жировой ткани.
Но что такое «избыточное накопление жировой ткани»? Где грань между лишними килограммами и ожирением? Ожирение — это результат слабой воли или генетика? Можно ли скорректировать ожирение и предотвратить его?
Актуальность
На первый взгляд может показаться, что ожирение — сугубо косметическая проблема, но это не так.
Ожирение — комплексное состояние:
- оно представляет угрозу здоровью само по себе;
- служит основным фактором риска развития ряда хронических заболеваний, включая желчнокаменную болезнь, артериальную гипертензию, сонное апноэ (остановка дыхания), сахарный диабет 2-го типа (СД 2), сердечно-сосудистые заболевания (ССЗ).
Ожирение называют «болезнью болезней», оно нарушает деятельность по крайней мере девяти систем организма.
Получите базовые знания и практики из закрытого курса «Интегративная нутрициология», познакомьтесь с экспертами и форматом обучения, почувствуйте, подходит ли он для вас, и погрузитесь в атмосферу МИИН.
С годами наблюдается серьезный рост развития ожирения, что делает его не только косметической и комплексной проблемой, но и социальной.
- в 1980–2015 годах количество людей с ожирением увеличилось более чем в 2 раза;
- по данным Всемирной организации здравоохранения (ВОЗ), в 2016 году более 1,9 млрд взрослых (от 18 лет) имели избыточную массу тела (около 25% всего населения планеты!) и более 650 млн из них страдали ожирением;
- в нашей стране в 2016 году насчитывалось 62% населения с избыточной массой тела, с ожирением — 26,2%.
Ожирение влияет на здоровье населения больше, чем голодание и инфекционные заболевания. Уже сейчас ожирение является одной из основных причин инвалидности и смертности во всем мире среди взрослых, детей и подростков. С возрастом частота ожирения возрастает, и у женщин она выше, чем у мужчин. При сохранении тенденции к росту, по мнению ВОЗ, к 2030 году 60% населения мира могут иметь избыточный вес или ожирение.
Важно вовремя диагностировать ожирение и правильно подобрать стратегию коррекции, если заболевание уже есть. Не менее важно не допустить ожирения, ведь предотвратить его проще, чем лечить.

Что приводит к ожирению? Популярно мнение, что единственная причина ожирения — избыточная калорийность питания, а для избавления от лишних килограммов нужно просто меньше есть.
Но переедание всегда имеет свои причины. Поэтому для коррекции и профилактики избыточной массы тела и ожирения работать нужно не только с калорийностью, но и с состояниями, провоцирующими переедание.
Выясним, как классифицируют ожирение в зависимости от причин его развития.
1. Первичное (экзогенно-конституциональное ожирение, алиментарное). Встречается в 90–95% случаев и становится следствием современного питания и образа жизни. Такое ожирение вызывают следующие факторы:
1) Избыточная калорийность питания — основной фактор, способствующий развитию ожирения.
2) Недостаточная физическая активность. Фактор, который совместно с избыточной калорийностью нарушает решающий закон снижения веса — тратить энергии больше, чем получать.
3) Отсутствие гигиены и режима питания. Доступность высококалорийной жирной пищи в любое время дня и ночи — фактор развития беспорядочного питания, который характерен для жизни большинства современных людей. Отсутствие необходимости выходить из дома, чтобы добыть еду, простота и избыток выбора — все это ведет к увеличению количества потребляемой энергии и снижению ее расхода.
4) Хронический стресс как часть современного образа жизни провоцирует механизм «заедания» эмоций, делает еду предпочтительным способом успокоиться, замедлиться.
2. Вторичное (симптоматическое) ожирение как следствие других состояний, заболеваний и патологий:
1) Нарушение функции центров аппетита и сытости. Часто причиной избыточной калорийности рациона и фактором развития ожирения становится неумение распознавать голод. Желание поесть провоцируется не сигналами организма, а внешними раздражителями (цвет, вкус, запах, витрины магазина, еда в холодильнике и т. д.). Все это определяет условия для переедания, а значит, для излишней калорийности рациона.
2) Нарушения в составе микробиоты как фактор тяги к сладкой, жирной, высококалорийной пище. Может быть как результатом неполноценного питания и образа жизни, так и симптомом заболеваний ЖКТ.
В каком состоянии находится микробиом вашего кишечника? Как научиться управлять здоровьем с помощью знаний нутрициологии? Расскажем на бесплатном интенсиве «Биохимия микробиома».
3) Нарушение регуляции обменных процессов. Группа состояний, которые могут быть как фактором развития ожирения, так и его следствием. Самые распространенные нарушения:
- инсулинорезистентность — состояние, для которого характерно снижение чувствительности клеток к инсулину и повышение его уровня в крови, а также дисбаланс других гормонов (соматостатин, кортикотропин, соматотропин и катехоламины). Это приводит к повышенному потреблению пищи и преобладанию процессов накопления жира над их расщеплением;
- лептинорезистеность — отсутствие чувствительности рецепторов к лептину — гормону, который вырабатывается жировыми клетками в ответ на сытость. В результате человек ест больше, чем нужно, потому что не чувствует сигналов насыщения.
4) Нарушение и расстройство пищевого поведения — один из факторов развития ожирения, без работы с которым невозможно добиться улучшения состояния пациентов с ожирением и избыточной массой тела.
5) Отдельно следует отметить генетический фактор, который может вызвать все описанные состояния при соответствующих особенностях питания и образа жизни. Особенности обмена веществ, регуляции голода и аппетита, строения жировой ткани — все это кодируют определенные гены. Доказано, что влияние генов на массу тела может составлять до 70%. Согласно исследованиям, при наличии ожирения у обоих родителей дети страдают им в 80% случаев, при наличии ожирения у одного из родителей — в 40%, при отсутствии у родителей ожирения — в 10%.

