Правильное питание для беременных женщин без ГСД
Теперь, как я и обещала, мы поговорим о питании женщин.
Даже если у вас нет гестационного сахарного диабета, какие-то вещи, о которых я говорила (о маслах, например) касаются всех женщин. Вы чередуете разные сорта масел.
Что касается питания здоровых беременных женщин, то здесь калорийность может зависеть, во-первых, исходно от веса.
Она может достигать 2200 – 2500 ккал, если нет избыточного веса.
Если есть дефицит веса, то до 2700 ккал. Это гораздо больше, чем мы можем позволить себе до беременности.
Что касается количественного питания.
Белки
Первая половина беременности: это примерно 60 – 90 г белков. Вторая половина беременности – это уже 80-100 г и даже 110 г белков.
Жиры
Если нет избыточной массы тела, это от 50 до 70 г жиров. То есть вы их можете распределять по-разному — на растительные жиры, на животные насыщенные. Единственное, что животные насыщенные — то, что вы получаете из молочных продуктов, из сыра, из мясных продуктов — не должно превышать 30%. Здесь 50 -70 г жиров в целом.
Углеводы
Углеводов допускается достаточно много – от 325 до 450 г. Если перевести в какой-то практический эквивалент, если предположить, что это только хлеб (я надеюсь, что это не только хлеб), то это порядка на день 18 кусков хлеба. Вот это будет 325 г углеводов. Но, конечно, сюда включаются и фрукты (в эти 325 – 450 г углеводов), и крупы, и картофель.
Ремарка о крупах, о цельнозерновом хлебе — это ценный источник витаминов группы B, который отвечает за адекватную работу нервной системы как ребенка, так и матери.
И, конечно же, должна поступать клетчатка. Это овощи.
Если вообще пересчитать на какой-то такой эквивалент, если нет режима самоизоляции, и питания, то ежедневно женщина может съедать:
● 120 – 150 г, и даже 200 г мяса или рыбы. Про рыбу, пожалуйста, тоже не забывайте.
● Где-то до 150 г творога, до 2-х стаканов (примерно 400-500 мл) жидких молочных продуктов: кисломолочные, свежее молоко, если вы его переносите.
● Яйца мы не исключаем, хотя до сих пор говорят о вреде яиц — конечно, это ценный белок, это ценный лецитин, который содержится в желтке.
● Хлеб до 200 г, это в районе 7 — 8 кусков.
● Крупы: 50 – 60 г. В сухом эквиваленте это достаточно много.
● Овощи. Имеются в виду листовые овощи, те, которые можно есть без ограничения, до 500 г.
● Фрукты и ягоды тоже 200 – 500 г.
Пожалуйста, не забывайте про овощи, про клетчатку. Это обеспечит вам хорошее пищеварение, хороший стул. И, конечно, предотвратит резкий подъем как глюкозы крови, и если вы немного перебрали по жирам, по холестерину.
Что делать, если режим самоизоляции? Конечно, все-таки постараться немного входить на свежий воздух. Единственное, что не призываю вас выходить в магазины. Потому что это места, где скопления людей. Постарайтесь расширить режим активности дома. Возможно, какие-то упражнения, комплексы упражнений. Это тоже будет полезно. Почаще проветривайте помещение.
За счет чего мы можем ограничить наш рацион?
Ни в коем случае мы не трогаем белки! Белки мы оставляем. Урезаем рацион за счет избыточного количества углеводов. Если у вас нет гестационного сахарного диабета, и вы позволяете себе выпить чай с вареньем, с сахаром или что-то сладкое — это уберите. И, конечно, избыток жиров. Мы не забываем, в первую очередь – насыщенных жиров. Если вы любите жирное мясо, жареное мясо, свинину с видимым жиром, баранину или говядину с видимым жиром – это, конечно, надо убирать обязательно. Никаких полуфабрикатов, колбас, сосисок, потому что там очень много скрытого жира. И просто помните о том, что ГОСТы 30-х годов и ГОСТы современные — это разные рецептуры приготовления.
И не забывайте об овощах. То, что вы можете, есть без ограничения.
Врач-эндокринолог Шишкова Ю.А.
В нашем центре иммунологии и репродукции мы ведём как физиологическую беременность, так и беременность высокого риска.
Лечение ГСД
Терапия гестационного диабета проводится амбулаторно, по индивидуальной схеме в каждом отдельном случае. Сахароснижающие таблетированные препараты, которые применяются в лечении диабета 2 типа, при ГСД не используются из-за возможного тератогенного (вредного для плода) воздействия. При тяжелом течении болезни пациентка получает курсовую инсулинотерапию, в остальных случаях лечение сводится к коррекции пищевого поведения и физических нагрузок.
Общие клинические рекомендации при ГСД
Основные правила лечения, которые должна соблюдать беременная с гестационным диабетом включают:
- строгое соблюдение диабетической диеты,
- перманентный контроль над показателями глюкозы (для этого необходимо приобрести портативный глюкометр),
- отказ от биологически активных добавок и заменителей сахара,
- регулярные физические нагрузки (интенсивность тренировок следует согласовать с врачом).

Улучшить состояние поможет систематическое пребывание и гимнастика на свежем воздухе
Инсулинотерапия
Сахарный диабет у беременных лечится с помощью инсулинов короткого и ультракороткого действия. Пролонгированные медикаменты не применяются. Показанием для назначения инсулиновых инъекций является стойкая гипергликемия, не поддающаяся коррекции с помощью диеты. Дозировка и кратность применения инсулина определяется в индивидуальном порядке. Чтобы освоить азы самоконтроля сахара в крови, научиться делать самостоятельные инъекции, правильно питаться, женщине рекомендуется посещать занятия «Школы диабета».
Диетотерапия
Правильное питание является фундаментом успешного лечения гестационного диабета. При скорректированном рационе сахарные показатели возвращают в нормативные рамки в течение 3-4 недель. Организация питания базируется на соблюдении следующих условий:
- устранить из меню простые углеводы, которые в изобилии содержаться в сладких напитках, кондитерских изделиях, некоторых сортах фруктов,
- обогатить ежедневный рацион продуктами, содержащими клетчатку (овощи, бобовые и зерновые культуры),
- заменить половину животных жиров растительными маслами (кукурузным, оливковым, льняным),
- увеличить количество белка в меню (нежирное мясо, грибы, орехи, морепродукты, рыба всех сортов).
Полный переход на белковую диету запрещается. Питание в перинатальный период должно быть сбалансированным в отношении нутриентов (жиров, углеводов и белков). Следует лимитировать употребление соли и соленых продуктов, контролировать калораж блюд (суточная норма калорий не должна выходить за рамки 40 ккал на 1 кг массы тела), соблюдать питьевой режим (не менее 1,5-2 л воды ежесуточно), и режим приема пищи (5-6 раз в день с интервальным промежутком 3-3,5 часа).
Необходимо ликвидировать из рациона блюда, приготовленные кулинарным способом жарки (только тушеная, запеченная в фольге, приготовленная на пару и вареная пища), следить за гликемическим индексом (ГИ) употребляемых продуктов (безопасный ГИ составляет от 0 до 30 единиц, допустимые к ограниченному употреблению продукты проиндексированы от 30 до 70), выпечку и десерты готовить самостоятельно, используя специальные рецепты для диабетиков, регулировать объем принимаемой пищи (переедание не допустимо).
Справка! Гликемический индекс – величина, определяющая скорость расщепления, пищи, образования молекул глюкозы, и резорбции (всасывания) их в системный кровоток. Высокий индекс означает форсированное всасывание и повышение сахарных показателей в крови.
В качестве основы для разработки ежедневного меню можно использовать медицинскую диету «Стол №9». Краткий список продуктов, которые нельзя есть при сахарном диабете:
- консервация: тушенка, паштеты, рыбные пресервы и консервы, джемы, фрукты в сиропе,
- мясо и птица: свинина, утка, гусь,
- крупы: манка, саго, рис (белый),
- вареная и копченая колбаса и колбасные изделия,
- фрукты: папайя, финики, карамболь, ананасы, виноград,
- молочная продукция: глазированные сырки, сладкая творожная масса, сгущенное молоко, топленое масло,
- жирные майонезные соусы, кетчупы,
- блюда фаст-фуда,
- снеки, поп-корн, сухарики, сдобренные ароматизаторами,
- готовый чай в бутылках, соки в пакетах, стики (3 в 1 кофе), сладкая газированная вода и лимонады,
- мучное: макароны (кроме сорта дурум), белая булка.
Категорически исключаются мороженое, пирожное, шоколад и т. д. В качестве компенсации допускаются диабетические сладости, представленные в специализированном отделе магазина или аптеки. Картофель разрешается раз в неделю вареный «в мундире». Придерживаться правильного рациона необходимо и после возвращения уровня сахара к нормальным значениям. Диета является не только способом лечения заболевания, но и средством профилактики ГСД у женщин из категории риска.

Краткая таблица продуктов (распределение по категориям ГИ)
Как сдавать
Для того, чтобы правильно пройти обследование, необходимо тщательно готовиться:
- исключить нервные расстройства;
- ограничить физическую активность;
- не производить существенных изменений в рационе – питаться как обычно (не держать никаких диет);
- не употрeблять пищу (в течение 8 часов до сдачи анализа).
Тест не проводится при наличии каких-либо заболеваний в стадии обострения, даже в случае обычного насморка. Любые изменения такого рода сильно повлияют на результаты исследования, поэтому эти варианты нужно исключить.
ГТТ проходят натощак (воду пить можно, но не в процессе тестирования). Осуществляется он посредством взятия крови из вены 3 раза, с промежутком в 1 час между вторым и третьим забором:
- Вначале берется кровь.
- После этого выпивается специальная сладкая жидкость (глюкозный сироп определенной концентрации).
- В течение последующего часа пациенту нельзя есть, пить, проявлять физическую активность — все это может сильно исказить результаты теста.
- Следующие заборы крови осуществляются через час и через два после первого анализа.
- По истечении этого времени после принятия коктейля уровень сахара в крови у здорового человека приходит в норму. Это и должны отразить результаты теста.
Должны пройти консультацию у доктора
При высоких показателях, не входящих в пределы нормы, назначается немедленная консультация доктора, наблюдающего беременность. В случае, если первое прохождение теста показало повышенное содержание сахара, вероятнее всего будет назначен повторный прием для исключения вероятной ошибки.
Выделяется ряд причин, из-за которого возможен ложный результат:
- не соблюдалась восьмичасовая диета перед сдачей крови;
- существенные изменения в рационе в течение трех дней перед анализом (увеличенное или недостаточное потрeбление углеводов);
- нарушения углеводного обмена;
- избыточные физические нагрузки;
- стрессовое состояние;
- инфекционные заболевания (включая респираторные ОРВИ, ОРЗ);
- прием каких-либо медицинских препаратов, влияющих на углеводный обмен (предупредить врача об употрeблении лекарств).
Численные показатели 7 ммоль/л и ниже лежат в пределах нормы. При наблюдении повышения уровня, как правило, ставится диагноз гестационного диабета. Эта разновидность заболевания встречается у 14 % женщин.
Цифра 7 ммоль/л очень условна. Нормы ГТТ у беременных представлены ниже в таблице:
Гтт анализ при беременности
Глюкозотолерантный тест при беременности – это анализ, позволяющий следить за важным показателем состояния организма женщины — содержанием глюкозы в крови. В основном, тест на сахар проводится в отношении выявления диабета.
Не стоит путать анализ с гемотестом, который выявляет индивидуальную непереносимость пищевых продуктов.
В группу риска попадают женщины, у которых есть родственники, страдающие от сахарного диабета. В этом случае для беременной прохождение ГТТ — обязательная мера предосторожности.
Достаточно пройти один раз, когда нет явных подозрений диабета и результат отрицательный. Однако, возможна повторная сдача анализа в течение беременности при появлении подозрений на повышение глюкозы в крови.
Как проводится глюкозотолерантный тест?
Тест на глюкозотолерантность для небеременных пациентов проводится аналогично методике описанной выше для беременных. Краткий алгоритм:
- замер уровня простого сахара в крови после 8-12 часового голодания;
- приём в течение 5 минут 75 грамм раствора безводной глюкозы или 82,5 грамм её моногидрата для взрослых пациентов. Детям необходимо выпить 1,75 грамм простого сахара в расчете на 1 кг веса, при этом максимальное количество – 75 грамм;
- повторные замеры рассматриваемого показателя проводятся по истечению 1 и 2 часов.
Читать еще: Инфекции мочевой системы — симптомы и признаки, лечение
Важно: ограничение для проведения теста – повышенное содержание глюкозы в крови до 5.8 ммоль/л натощак.В этом случае исследование отменяется, а пациенту назначается расширенная диагностика на резистентность организма к воздействию инсулина.
Для реализации исследования применяется ферментативный (гексокиназный) метод с регистрацией результатов при помощи ультрафиолетовых (УФ) излучений. Суть методики заключается в двух последовательных реакциях, которые протекают под воздействием фермента гексокиназы.
Глюкоза взаимодействует с молекулой аденозинтрифосфата (АТФ) с образованием глюкозо-6-фосфата+АТФ. Затем полученное вещество под ферментативным воздействием глюкозо-6-фосфатдегидрогеназы превращается в 6-фосфоглюконат. Реакция сопровождается восстановлением молекул НАДН, что и фиксируется при облучении УФ.
Методика признана референтной, поскольку её аналитическая специфичность оптимальна для точного определения количества искомых веществ.
Глюкозотолерантный тест при беременности
Гестационный сахарный диабет (ГСД) — это развивающееся во время вынашивания ребенка осложнение, наиболее часто возникающее во втором и третьем триместрах. Это самое распространенное нарушение работы эндокринной системы, возникающее в среднем у каждой 10-ой женщины. Несмотря на достижения медицины, у 80 % больных ГСД развиваются осложнения беременности и заболевания у новорожденных. Для предупреждения и лечения данного недуга в начале его развития у всех беременных проводят глюкозотолерантный тест.
Гестационный сахарный диабет отличается от обычного диабета тем нюансом, что впервые в крови повышение уровня глюкозы происходит именно во время вынашивания плода.
Последствия ГСД для матери:
- набор лишнего веса;
- многоводие;
- сердечно-сосудистые патологии;
- артериальная гипертензия;
- хронический пиелонефрит;
- риск развития диабета после родоразрешения;
- осложненное родоразрешение, требующее выполнения кесарево сечения.
Последствия ГСД для будущего ребенка:
- гипоксия;
- вес более 4 кг к моменту родов;
- родовые травмы из-за осложненного родоразрешения;
- повышение риска внутриутробной cмepти;
- незрелость легких;
- гипогликемия и гипокальциемия после появления на свет;
- патологическая желтуха.
При своевременной диагностике и соблюдении рекомендаций врача, удается снизить риск осложнений как для женщины, так и для ребенка. Становится понятно, зачем назначают анализы всем беременным без исключений.
Как сдавать ГТТ анализ при беременности (тест на толерантность к глюкозе)
Глюкозотолерантный тест при беременности (ГТТ)проводится с целью ранней диагностики гестационного сахарного диабета. Согласно статистическим исследованиям болезнь выявляется у 7,3% беременных женщин. Её осложнения опасны для нормального внутриутробного развития малыша и самой мамы, поскольку у неё повышается риск манифестации инсулиннезависимого диабета.
Исследование актуально и для небеременных пациенток, поскольку позволяют уточнить состояние обмена углеводов. Стоимость исследования варьирует от 800 до 1200 рублей и зависит от необходимости частоты проведения замеров показателя. Расширенный анализ проводится с интервалом в полчаса через 30, 60, 90 и 120 минут.
Рассмотрим нормы, характерные для ГТТ, а также правила подготовки и причины отклонения показателя от нормальных значений.
Особенности снижения уровня сахара
Симптомы недостатка глюкозы в организме могут наблюдаться в определенное время суток (утром или вечером), а их выраженность зависит от степени снижения глюкозы в крови. Если величина сахара упала до 3,4 ммоль/л, то человек ощущает раздражительность, низкий тонус, снижение работоспособности и общую слабость или вялость. Как правило, для коррекции состояния достаточно принять углеводную пищу.
Когда недостаток сахаров связан с развитием сахарного диабета, то пациент ощущает:
- резкий упадок сил;
- нарушение терморегуляции и как следствие приливы жара или озноб;
- повышенное потоотделение;
- частые головные боли и головокружение;
- мышечную слабость;
- снижение концентрации внимания и памяти;
- частые ощущения голода, а после употрeбления пищи – тошноту;
- падение остроты зрения.
Критические ситуации сопровождаются судорогами, нехарактерной походкой, судорогами, обмороком и комой. Важно своевременно обратить внимание на проявление выраженной гипогликемии и оказать грамотную медицинскую помощь.
Анализ на толерантность к глюкозе показывает низкие значения если:
- пациент принимает медикаментозные средства, которые способствуют снижению уровня простых сахаров, например, инсулин;
- у обследуемого человека проявляется инсулинома. Заболевание сопровождается формированием новообразования, которое начинает активно секретировать вещество, схожее с инсулином. Треть из новообразований протекают в злокачественной форме с распространением метастаз. Болезнь поражает людей любого возраста: от новорождённых до пожилых.
Прогноз исхода зависит от характера опухоли, при доброкачественных – наблюдается полное выздоровление. Злокачественные новообразования с метастазами значительно ухудшают прогноз. Однако следует подчеркнуть высокую степень чувствительность мутантных тканей к воздействию химиотерапевтических препаратов.
Пониженные значения фиксируются также после длительного голодания обследуемого пациента или после интенсивных физических упражнений. Диагностическая значимость подобных результатов невелика. Следует исключить влияние внешних факторов на биохимический состав биоматериала и повторить исследование.
Глюкоза и сахар в крови – одно и тоже или нет?
Ответ на этот вопрос зависит от контекста рассматриваемых понятий. Если речь идёт об анализе на сахар и на глюкозу, то понятия имеют равнозначное значение и их можно считать взаимозаменяемыми синонимами. Употрeбление обоих терминов будет считаться правильным и уместным.
Если отвечать на вопрос с точки зрения химии, то равноценное приравнивание понятий не является правильным. Поскольку сахар представляет собой органическое вещество низкомолекулярного углевода. При этом сахара подразделяются на моно-, ди- и олигосахариды. Моносахариды – это простые сахара, именно в эту подгруппу и входит глюкоза. В состав олигосахаридов включено от 2 до 10 остатков простых сахаров, а дисахариды являются их частным случаем.
Как часто следует сдавать ГТТ?
Врачи, направляющие на исследование: терапевт, педиатр, эндокринолог, хирург, гинеколог, кардиолог.
Глюкозотолерантный тест при беременности является обязательным для женщин с повышенными факторами риска. Например, наличие в анамнезе заболеваний щитовидной железы, известные случаи нарушений толерантности к глюкозе у ближайших родственников или злоупотрeбление вредными привычками.
Пациентам, достигшим 45 летнего возраста, исследование рекомендуется проводить с частотой 1 раз в 3 года. Однако при наличии избыточной массы тела и высоких факторов риска (аналогичны беременным) целесообразно выполнять ГТТ не реже 1 раза в 2 года.
При установленном факте нарушения толерантности к глюкозе исследование проводится 1 раз в год.
Подводя итог, следует подчеркнуть:
- нормальный уровень глюкозы в крови необходим человеку для реализации биохимических процессов, а также для правильной работы нервной системы и достаточной умственной активности;
- проведение ГТТ необходимо с целью подтверждение диагноза сахарного диабета или раннего его выявление у женщин на фоне беременности;
- анализ запрещено проводить, в случае если содержание простых сахаров у беременной пациентки превышает значение 5,1 ммоль/л, у небеременных – 5.8 ммоль/л;
- правильная подготовка к исследованию определяет точность полученных результатов ГТТ. Так, сбор биоматериала после длительного голодания или физического перенапряжения приводит к резкому падению глюкозы. А приём лекарств для повышения уровня гликемии способствует получению ложноположительных данных;
- одного анализа на толерантность к глюкозе недостаточно для окончательного определения диагноза. Рекомендуется пройти дополнительные исследования по выявлению нарушений углеводного обмена: С-пептид, уровень инсулина и проинсулина. А также измерить уровень гликированного гемоглобина и креатинина в сыворотке крови.
Юлия Мартынович (Пешкова)
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология».
Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года.
Что можно есть
Рацион питания беременных женщин с диагностированным гестационным диабетом должен основываться на следующих категориях продуктов:
- Хлебобулочные изделия, которые были приготовлены на цельнозерновой муке и отрубях.
- Разные виды нежирных бульонов.
- Разрешены такие супы, как — борщ, щи, с фрикадельками. Основное правило приготовления – минимальная жирность и отсутствие картофеля.
- Можно есть любые виды грибов. Предпочтения надо отдать грибам, которые были выращены промышленно.
- Рацион должен быть богат низкоуглеводными овощами (баклажан, капуста, кабачок).
- Чечевица, зеленая стручковая фасоль и соя из группы бобовых — разрешены.
- Нежирное рыба и мясо в тушеном, вареном или запеченном виде.
- Яйцо в количестве 4 штук в неделю.
- Молочная и кисломолочная продукция низкой жирности.
- Ягоды и фрукты (кроме винограда и бананов).
- Растительное масло в небольшом количестве.
- Некрепкий чай и кофе.
Главным принципом в выборе продуктов является исключение сахара и продуктов, его содержащих.

Вопросы врачу
Оценка эффективности лечения
Здравствуйте! Беременна, срок 28 недель, недавно поставили диагноз ГСД и дали рекомендации по диете. Можно ли как-то отследить, что со мной и моим малышом все хорошо? Чувствую себя хорошо, но и до начала лечения у меня не было особых жалоб.
Здравствуйте! Как правило, для нормализации уровня глюкозы при ГСД достаточно соблюдения нескольких правил (т.н. диета беременных при диабете). При этом главный критерий эффективности терапии – анализ крови на сахар.
Если даже на фоне лечения концентрация моносахаридв натощак >,5,1 ммоль/л, а через 1 час после еды – >,6,7 ммоль/л, следует обратиться к эндокринологу для назначения инъекций инсулина. Помните, что сахароснижающие препараты в таблетках при беременности строго противопоказаны.
Последствия ГСД
Здравствуйте! Беременна первым ребенком, не так давно у меня обнаружили гестационный диабет. Сейчас соблюдаю диету, сахара в пределах нормы. Всегда хотела погодок, а теперь в сомнениях. Может ли болезнь повториться при второй беременности?
Здравствуйте! К сожалению, риск развития ГСД при повторных беременностях остаётся довольно высоким. Кроме того, обменные нарушения развиваются даже раньше, чем обычно, приблизительно на 14-16 недели гестации. Поэтому специалисты не советуют женщинам, столкнувшимся с заболеванием, беременеть на протяжении как минимум 3-4 лет после первых родов.
Дневник питания
Второе, что вы должны сделать – начать вести дневник питания.
Вести блокнотик, тетрадку, если вам удобно – делать это в электронном виде. Единственное, когда вы приходите к доктору, лучше их распечатать, потому что в телефоне сложно смотреть. Маленький экран: сложно сопоставлять съеденную еду и цифры глюкозы крови.
Как вы записываете еду? Вы записываете всё, что едите – в ложках, штуках, стаканах, кусках.
Чем опасен гестационный диабет?
ГСД при беременности – это довольно серьезная патология, которая влияет на здоровье матери и ребенка. Однако при таком диагнозе не стоит паниковать. Если у женщины появились описанные выше симптомы, ей необходимо проконсультироваться с гинекологом. Своевременное выявление заболевания и тщательный его контроль помогут женщине спокойно выносить и родить здорового малыша. А вот игнорировать сигналы от организма нельзя, так как это приведет к развитию серьезных осложнений.
Без должного контроля гестационный диабет провоцирует нарушение функций головного мозга у ребенка, увеличение размеров внутренних органов и их дисфункцию (чаще всего это касается печени и сердца), рост массы тела ребенка, что повышает риск получения родовых травм.
Декомпенсированный (неконтролируемый) сахарный диабет вредит также и здоровью женщины. У нее повышается артериальное давление, быстро выводится белок вместе с мочой (протеинурия). Это явные признаки развития преэклампсии. К ним также добавляются отеки и нарушения в работе внутренних органов. Такое состояние является показанием для экстренного кесарева сечения. ГСД также часто приводит к раннему старению плаценты, задержке внутриутробного развития ребенка и преждевременным родам.

Меню на неделю
Для удобства и простоты соблюдения правил питания рекомендуется составлять меню на несколько дней или неделю. Примерный план недельного рациона представлен в таблице.
Рацион питания на неделю при гестационном диабете
На основе предложенного меню можно составить большое количество комбинаций. Разнообразие – залог успеха соблюдения диеты. Важно, чтобы основа рациона включала сложные углеводы и белки.
Свежие фрукты и овощи дают организму беременной женщины необходимые витамины и минералы.
Тест: на определение риска сахарного диабета 2 типа
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Глюкозотолерантный тест
Чаще всего тест назначают на 22–26 неделях, обычно он проводится в родильном доме или дневном стационаре поликлиники, если у той есть своя лаборатория. Тест на толерантность — это безопасный способ анализа нарушений углеводного обмена при беременности. Оценивать результат может ведущий женщину врач акушер-гинеколог, но в случае выявления первичного сахарного диабета пациентке рекомендуется консультация эндокринолога.
- установленный ранее диагноз сахарного диабета;
- патологии пищеварительного тракта с нарушением всасывания глюкозы.
Тест нужно отложить в таких случаях:
- токсикоз со рвотой;
- острая инфекция;
- пocтeльный режим.
О том, как сдавать этот скрининговый анализ, должна проинформировать акушерка или врач. Женщина может расспросить о целях проведения теста. Медицинский персонал обязан предоставить полную информацию о том, зачем его назначили. Затем оговаривается день, в который беременная должна прийти на обследование.
Гранат для детей
Подготовка к анализу идентична подготовке перед анализом венозной крови натощак. Также, по возможности, надо отложить прием лекарств до окончания исследования. Сдается тест в утреннее время и занимает не менее двух часов. С собой обычно просят взять бутылку питьевой воды без газа, можно взять лимон.
На протяжении трех суток перед тестом женщина должна соблюдать привычный рацион, и при этом употрeблять не менее 150 г углеводов в день. Последняя порция пищи (за 8–14 часов до обследования) должна содержать не менее 30 г углеводов.
Этапы глюкозотолерантного теста:
- Обычно анализ проводится утром. Медсестра выполняет пункцию подходящей вены и берет кровь натощак. После этого происходит немедленное тестирование уровня глюкозы. При повышенных значениях тест прекращают.
- Если уровень сахара в норме, то на протяжении 5 минут пациентка должна выпить раствор порошка глюкозы. О том, как разводить его, должен проинформировать медицинский персонал.
- В сосуд с 75 г сухого порошка глюкозы необходимо добавить 250–300 мл немного теплой воды и перемешать до полного растворения. Допускается добавление небольшого количества сока лимона для лучшей переносимости.
Второй и третий раз забор венозной крови выполняют через 1 и через 2 часа после начала приема глюкозы. Если второй результат говорит о диабете, третий анализ не делают.
На любом этапе исследования при ухудшении самочувствия женщина должна сообщить об этом медсестре. Возможно досрочное прекращение теста.
Запрещенные продукты
При гестационном диабете беременных женщине нужно исключить из рациона следующие продукты и блюда:
- сладости;
- белый хлеб из муки высшего сорта;
- копчености, соленные и острые продукты;
- сахарозаменители и мед;
- овощи и фрукты с высоким гликемическим индексом;
- бобовые;
- магазинные соусы, кетчуп и майонез.
За счет того, что в питании беременной есть некоторые ограничения, оно не может в полной мере обеспечить организм витаминами и минералами. Для предотвращения недостатка этих веществ нужно принимать специальные витаминные комплексы для женщин в положении. Существует много разновидностей таких препаратов, поэтому их должен назначать только наблюдающий акушер-гинеколог.
При ГСД нельзя употреблять жирные и жареные блюда, поскольку такая пища ухудшает работу поджелудочной и негативно сказывается на работе всех органов пищеварительной системы. Изжога, которая и так часто возникает при беременности даже у здоровых женщин, при диабете может усиливаться из-за погрешностей в питании. Поэтому излишне кислые, острые и соленые блюда лучше не употреблять. По этой же причине беременным не рекомендуют увлекаться черным хлебом (его кислотность довольно высокая).
Популярная среди некоторых врачей и диабетиков низкоуглеводная диета не может обеспечить женщину в положении достаточным количеством энергии и питательных веществ. К тому же, слишком резкий отказ даже от медленных, полезных углеводов может привести к стрессу и ухудшению настроения. Беременным нужно избегать подобных ситуаций. Низкоуглеводная диета может быть рекомендована некоторым женщинам уже после родов с целью профилактики развития у них полноценного сахарного диабета, но принимать подобное решение может только врач.

Фрукты лучше кушать в первой половине дня, поскольку они содержат относительно много углеводов, и так организму будет легче усвоить их
Ужин должен быть легким и состоять из творога, овощей, отварной рыбы или морепродуктов. Сахар и любые сладости, к сожалению, полностью недопустимы к употреблению при гестационном сахарном диабете.
Глюкозотолерантный тест при беременности

Суточная калорийность
Суточная калорийность зависит от того, какой вес у женщины. Есть ли избыточная масса тела, была ли она на момент наступления беременности. Или, может быть, у нее был даже дефицит веса. Или у нее нормальный вес.
Если есть избыточный вес, то мы стараемся ограничить калорийность питания, но при этом суточная норма должна быть не менее 1800 ккал. Это довольно много.
Если вес нормальный, это может быть 2200 – 2500 ккал и даже больше, если у женщины есть дефицит веса.
Белки
Давайте начнем с белков и жиров. Я должна сказать, что при гестационном сахарном диабете считать мы должны только углеводы. С белками и жирами у нас более либерализованная диета.
Белки – самый ценный, самый важный элемент питания. Ни в коем случае нельзя его как-то урезать. Из белков идет строение, рост и развитие эмбриона (плода), формирование плаценты, околоплодных вод. Поэтому это важнейший пластический элемент, строительный материал, который ограничивать нельзя.
| Белки |
| •Должны составлять 15-20 % рациона •До 20 недели – 60 -80 грамм в сутки •После 20 недели – 80-110 грамм в сутки •Соотношение животных и растительных 50/50 •Источники животного белка: мясо, рыба, морепродукты, птица, творог, сыр, яйца, молоко. •Источники растительного белка: соевые продукты, бобовые , семечки, орехи |
Что означают эти цифры? Они не означают, что, допустим, 100 г творога или 100 г мяса. Нет.
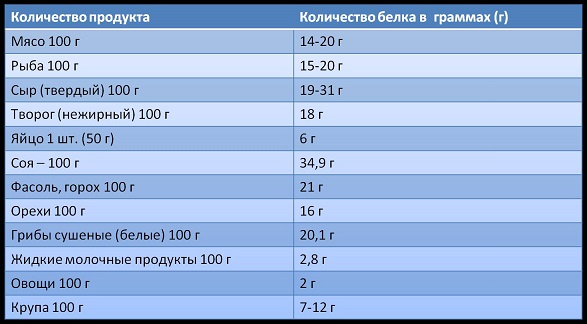
● Порция мяса весом 150 – 200 г содержит в среднем 25 – 30 г белка;
● 100 г творога содержит примерно 18 г белка.
● Молочные продукты, яйца содержат примерно около 5 г белка на 100 г продуктов.
● Белки есть также еще в растительных продуктах, например, в крупах, в хлебе. Но там их немного. На 200 г продукта около 3 г белка. Но, тем не менее, это тоже белок.
● Из растительных продуктов более ценными по аминокислотному составу являются соевые белки. Но соя — это не самый популярный продукт. Он ни в коем случае не вредный, но не самый популярный продукт по нашим вкусовым привычкам. Но, тем не менее, стоит помнить, что это почти полноценный белок по аминокислотному составу.
Что касается соотношения растительных и животных белков?
Животные белки должны составлять не менее 50,0% вашего рациона. Это мясо или рыба, птица, творог, сыр, яйца, молочные продукты. Это должно быть обязательно, потому что это источники так называемых незаменимых аминокислот, которые наш организм синтезировать до сих пор не научился. Но они чрезвычайно важны для формирования и роста плода.
Растительные белки вы можете дополнять какими-то бобовыми продуктами, может быть, больше чечевицей, свежим зеленым горошком, в какой-то степени крупами, хлебом из цельнозерновой муки. Эти растительные белки «набегут» сами собой. Потому что другие продукты тоже используются.
Жиры
Жиры — это самая калорийная часть нашего рациона. Но, тем не менее, тоже важная. И во время беременности мы не говорим о каком-то строгом ограничении холестерина. Конечно, мы говорим об ограничении жирового состава продуктов, жирового процента, но, тем не менее, мы не исключаем.
Жиры должны составлять в среднем 20% – 30% рациона, так же как и белки.
| Жиры |
| •Должны составлять 20-30% рациона (не более 35%) •Соотношение растительных и животных жиров – 70/30 •Насыщенные – не более 10% •ω-3 жирные кислоты – не менее 200 мг в сутки Источники жиров: •нерафинированные растительные масла (оливковое, кукурузное, подсолнечное, кунжутное, льняное) •Орехи, семечки •Сливочное масло •Источники Омега-3: , сардины, скумбрия, сайра, сельдь, лосось, форель, льняное масло, грецкий орех. |
Что касается избыточной массы тела. Если есть избыточная масса тела, то в пересчете на масла это 40-50 г. Что такое 40-50 г масла? Например, если брать растительное масло, то в столовой ложке содержится 20 г масла. Имеется в виду то, что вы лично можете съесть, а не то, что вы заправили салат, который ест вся семья. Нет, это то потребление жиров, которое едите именно вы. То есть в свою порцию салата 200 г вы можете положить 1-1,5 чайные ложки растительного масла. В конкретный прием пищи, которых, конечно же, много.
Кроме того, жиры у вас уже поступают не только из растительного масла, но и из животных продуктов. Это насыщенные жиры, которые тоже нужны. Единственное, что пусть это будут жиры молочные, а не какой-то видимый жир, допустим, из мяса. И тем более, из каких-то колбас, копченостей, полуфабрикатов. Конечно, такие жиры потреблять не нужно.
| Жирные кислоты | Источники в продуктах питания |
| Мононенасыщенные | Масла – оливковое, подсолнечное, кукурузное Авокадо, кунжут, оливки, кешью, грецкий орех, фисташки, кедровый орех, макадамия, бразильский орех, арахис |
| Полиненасыщенные | Масла: льняное, соевое, кунжутное, грецкого ореха Семечки тыквы и подсолнечника Рыба и морепродукты, рыбий жир |
| Насыщенные | Мясо, сало, ветчина, колбасы, Сливки, сметана, сыр, молоко, мороженое |
| Транс-жиры (не должны употребляться в рационе!) | Маргарин, выпечка на маргарине, спреды, чипсы, полуфабрикаты, сыр низкой жирности, фастфуд. |
Вы даже можете позволить себе съесть за день 5 г сливочного масла, намазав его на хлеб. Во время беременности холестерин пойдет туда, куда надо – на синтез нервной ткани, на синтез гормонов. Каких-то строгих ограничений у нас нет. Единственное, если есть избыточная масса тела, стараться ограничивать жирность сыров, которые вы едите, если это жирные желтые сыры. Выбирать менее жирные сорта. Сметану и творог брать не 18,0% или 30,0% жирности, а в пределах 5,0% или даже 9,0%. Если сметана – 15,0% и пусть даже 20,0%. И уже сорта мяса вы выбираете более постные.
Углеводы
И мы с вами перешли к углеводам. Именно углеводы в пище и повышают уровень глюкозы крови в первую очередь. Расщепляются и поступают в кровоток желудочно-кишечного тракта и требуют присутствия инсулина для того, чтобы его усвоить. Наша задача – уменьшить потребление углеводов, но не до их исключения. Это вредно.
Сейчас я скажу, сколько нужно есть углеводов во время беременности при гестационном сахарном диабете, и как растянуть их плавно в течение дня, чтобы это не требовало от поджелудочной железы сразу большого количества инсулина. Когда уровень глюкозы крови резко поднялся, и который ей резко сигналит: «Отдай много и быстро инсулина! Вынь и положь мне!»
| Углеводы |
| ! Основа диетотерапии при ГСД – ограничение количества углеводов и выбор и качества. •Количество углеводов в сутки 170 -200 грамм •Простые углеводы: •Сложные углеводы: |
Что является вредными быстрыми углеводами, которые нужно постараться убрать. Их еще называют легкоусвояемыми углеводами. Их нужно постараться убрать. Их следует ограничивать в конце беременности всем женщинам, потому что следует помнить о том, что всё сложнее и сложнее поджелудочной железе выбрасывать инсулин, даже если гестационного сахарного диабета нет.
Что относится к быстрым углеводам? Это сахар и те продукты, куда он добавлен. Это так называемый добавленный сахар. Одно дело взять какой-то цельнозерновой хлеб, другое дело, когда из этой же цельнозернового хлеба сделать какую-то сдобную булочку с сахаром. Это будет уже разная углеводная нагрузка, даже если это цельнозерновая мука. Конечно, добавленный сахар — это варенье, джемы конфитюры. Мед — как-то обычно не воспринимается как сахар, как быстрый углевод. Конечно, мед содержит много биологически активных и полезных веществ, но, тем не менее, это практически чистая глюкоза, и его надо исключить.
| Исключаемые продукты, источники быстрых углеводов |
| •Сахар и продукты с сахаром в составе (варенье, джем, конфитюр) •Фруктовые и морковный соки •Фруктовое мороженое (фруктовый сорбет) •Пастила, зефир, мармелад •Фрукты и ягоды, быстро повышающие глюкозу крови – виноград, бананы, черешня, арбузы, дыни, инжир •Сухофрукты: финики, курага, чернослив, инжир сушеный •Крахмальные овощи приготовленные – картофель, свекла, морковь, тыква •Крупы: манная крупа, пшено, белый рис, рис для суши, кус-кус, все каши быстрого приготовления и хлопья, воздушный рис •Макароны не из твердых сортов пшеницы •Консервированные овощи: кукуруза сладкая, горошек, фасоль. •Молочные продукты: обезжиренные или маложирные жидкие молочные продукты, с добавлением сахара, глюкозы или крахмала. фруктового пюре. |
Фруктовые соки. Фруктовые соки тоже воспринимаются как некий полезный продукт. Их выдают беременным на молочной кухне. Конечно, это не очень хорошая практика, потому что стимулирует женщин пить фруктовые соки. Чем плохи фруктовые соки? Дело даже не в том, что они пакетированные, консервированные. Пусть они могут быть даже без консервантов. Или вы отжимали эти фруктовые соки, консервировали сами. Или, может быть у вас соковыжималка, и вы его выжали из апельсина, яблока, морковки, из любого какого-то фрукта…
Почему они не хороши? Они нехороши тем, что мы выбросили из этого фрукта всю клетчатку, полезные пищевые волокна. Пьем мы с вами раствор, пусть и фруктовых, но сахаров. Если вы съедаете апельсин, то и ту клетчатку, пленки, которые находятся между дольками. Они замедлят всасывание тех углеводов, тех сахаров, которые там есть. Если вы его отжали, выпили только сок, даже если с мякотью, то всё это очень быстро — уже в ротовой полости — начинает расщепляться и в желудке уже очень быстро всасывается, и вызывает быстрый пик глюкозы в крови.
Что еще относится к быстрым углеводам? Это какие-то измельченные крупы. Например, манная крупа. Нас всех в детстве кормили манной кашей. Эта перемолотая пшеница является быстрым углеводом. Всё, что измельчили и еще и проварили – эти зерна крахмала, которые там есть — становятся доступными для пищеварительных ферментов и быстро поднимают сахар в крови.
Это манная крупа, это гречневый продел. Это какие-то каши быстрого приготовления, например, овсяная каша, хлопья «Минутка», когда вы видите на упаковке «0 минут». Это то, что покупать не надо, и во время беременности есть не надо. И, честно говоря, вне беременности тоже. Потому что ценность любого зерна не только и не столько в его сердцевине, сколько в его оболочке. Потому что там пищевые волокна, там витамины группы «B». А в сердцевине – крахмал. Это пищевое вещество для зародыша, но это пустые калории. Поэтому каши быстрого приготовления – это «не есть хорошо».
Обезжиренные молочные продукты. В нашей ситуации как раз молоко 0% -1,0% — это то, что не очень хорошо. Обезжиренные молочные продукты тоже относятся к быстрым углеводам.
Сладкая кукуруза, сухофрукты – это тоже быстрые углеводы. Из фруктов – виноград, бананы, арбузы, дыни и черешня – только эти категории продуктов к быстрым углеводам.
Собственно говоря, мы с вами закончили с теми продуктами, которые нужно исключить. Согласитесь, что их не так много.
Всё остальное: все фрукты, какие-то мучные изделия, но подчеркну – из цельнозерновой муки или из муки более грубого помола — есть можно.
| Разрешенные источники углеводов (Употребляем умеренно!) |
| •Хлеб из цельнозерновой муки или грубого помола, или с добавлением отрубей. •Крупы: гречка, перловка, красный и бурый, дикий рис, булгур, ячневая крупа •Макароны из твердых сортов пшеницы (варить до состояния Al dente) •Крахмальные овощи сырые (морковь, свекла, кукуруза, горошек) •Тушеные некрахмальные овощи (кабачки, баклажаны, сладкий перец, стручковая фасоль, все виды капусты) – ограничение до 200 грамм за прием пищи. •Бобовые: фасоль, нут, чечевица •Свежие фрукты и ягоды (кроме исключенных) •Семечки и орехи: все + чиа, лен •Молочные продукты жидкие нормальной жирности. |
Что вообще относится к углеводам? Если уж мы говорили о молочных продуктах, то именно жидкие молочные продукты (молоко, кефир, йогурт, ряженка) содержат углеводы. Почему они содержат углеводы? Потому что в молоке есть лактоза. Там молочный сахар. Поэтому стакан молока эквивалентен примерно куску хлеба. В среднем в нем содержится 10 г углеводов.
Мучные изделия. Всё, что из муки, содержит углеводы. Это хлеб, это какая-то выпечка (крекеры, печенье, булочки), сдобная или не сдобная выпечка – они содержат углеводы. Это все крупы. Это фрукты. Это зрелые бобовые – горох, фасоль. Немного углеводов содержится в семечках и в орехах. В меньшем количестве, но там они тоже есть. Если вы съедаете горсть орехов весом 50 г какие-то углеводы вы получили.
Тест на толерантность к глюкозе при беременности
Глюкозотолерантный тест при беременности позволяет оценить концентрацию простых сахаров в исследуемом биоматериале, спустя 1 – 2 часа после углеводной нагрузки. Цель исследования – диагностика наличия или отсутствия гестационного сахарного диабета, который возникает у беременных.
Подготовка к исследованию предполагает соблюдение ряда правил. За 3 суток до сбора биоматериала пациентка должна придерживаться привычного режима, не ограничивая себяв опреде лённых продуктах или физической активности. Однако непосредственно перед визитом в лабораторию за 8 – 12 часов необходимо отказаться от еды. Рацион следует распланировать так, чтобы в последнем приёме пище содержалось не более 50 грамм углеводов. Жидкость следует употрeблять в неограниченном количестве. Важно, чтобы это была чистая вода без газа или подсластителей.
Курение и алкоголь недопустимы не только перед анализом, но и беременным женщинам в целом.
Ограничения для проведения ГТТ беременным
Глюкозотолерантный тест при беременности запрещено проводить в случаях если пациентка:
- находится в фазе острой инфекционной болезни;
- принимает лекарственные средства, оказывающие непосредственное воздействие на уровень глюкозы в крови;
- достигла третьего триместра (32 недели).
Минимальный промежуток после перенесения болезни или отмены препаратов и до проведения теста составляет 3 суток.
Ограничением для проведения анализа также является повышенное содержание глюкозы в крови, взятой у пациентки утром натощак (более 5,1 ммоль/л).
Также анализ не проводится при наличии у пациентки острых инфекционных и воспалительных заболеваний.
Сколько есть углеводов при гестационном сахарном диабете?
Углеводы исключать ни в коем случае нельзя. Они должны составлять практически половину вашего рациона – 45,%-50,0%. Напомню вам, что 20,0%-30,0% у нас приходится на белки и жиры.
| Оптимальное количество углеводов и их распределение в течение дня |
| • Количество от суточной калорийности – 45-50%, 175-200 грамм в сутки
•Предпочтительно – сложные с низким гликемическим индексом •Распределение в течение дня: •Пищевые волокна 30 грамм в сутки • 500 грамм свежих овощей в сутки! |
Не меньше 175 г углеводов должно быть в рационе. Иначе организм начинает использовать белки и жировую ткань как источник энергии. Белки для нас являются очень дорогим строительным материалом, они должны идти на пластические процессы, на синтез белков, необходимых организму. Того же самого гемоглобина, на строительство организма ребенка. Жиры при использовании как источника энергии образуют так называемые кетоновые тела, попадание которых в кровоток ребенка нежелательно, потому что считается, что они являются несколько токсичными для него. Но, конечно, для этого их концентрация должна быть высокой. Но, тем не менее. Поэтому, если у нас есть гестационный сахарный диабет, это не значит, что мы исключаем углеводы. Углеводы должны оставаться не меньше, чем 170 г в сутки.
Что это значит 170 г.? Кусок хлеба весом 20-25 г, толщиной примерно 1 см от «батона нарезного», или примерно половина ломтика от буханки нашего «Дарницкого» — в них содержится 10 г углеводов.
Стакан молока – это 10 г углеводов.
В среднем во фрукте содержится от 10 до 20 г углеводов, если это яблоко, апельсин или груша.
Таким образом, эти углеводы набегают. Две столовые ложки какой-то вареной рассыпчатой каши – гречки, перловки, риса – это 10 г углеводов. Таким образом углеводы будут у вас набираться в рационе.
Еще важно сказать, что не все, даже медленные углеводы, которые мы не отнесли к быстрым углеводам, одинаково хороши. Среди медленно усваивающихся углеводов есть те, которые усваиваются быстрее, а некоторые медленнее. Нам надо выбирать самые медленные углеводы.
Если брать крупы, медленнее всего глюкоза всасывается, то есть медленнее крахмал расщепляется и преобразуется в глюкозу, например, из гречки. Но это не означает, что ее можно есть в неограниченном количестве. Но, тем не менее, она наиболее медленная. Это овсянка и это перловка. И это дикий или бурый рис. Мы привыкли чаще использовать в рационе белый шлифованный рис. Он поднимает сахар в крови гораздо быстрее. Пшено тоже быстрее. Скажем так, что это уже такие каши, которые не очень желательны.
Хлеб. Вообще, в идеале, если вы печете его в хлебопечке, когда вы используете хорошую цельнозерновую муку. Пусть даже вы смешали ее с мукой тонкого помола. Но вы знаете, из чего вы его приготовили. Тем не менее, даже в магазинах сейчас есть цельнозерновой хлеб с добавлением каких-то семян, злаковых, семечек, отрубей, и можно выбрать. Конечно, наш традиционный «нарезной» батон, или если вы берете какую-то любую буханку и видите, что это мука тонкого помола или высшего сорта, это не совсем то, что надо. Это допустимо, но лучше выбирать цельнозерновой или из муки более низкого сорта, например, как пишут: «первый сорт». Это уже гораздо лучше.
Есть хлебцы типа Finn Crisp с добавлением отрубей. Их также можно использовать как источник злаковых, вместо хлеба, если положить кусочек сыра или рыбы на такой бутерброд.
Фрукты. Оптимально фрукты есть в качестве перекуса. Здесь вы можете варьировать те фрукты и ягоды, которые вы любите. Какие-то более крупные фрукты, если это яблоко, апельсин, груша, персик на один перекус – 1 фрукт. Если это какие-то мелкие фрукты, допустим, мандарины, сливы, вы можете съесть за один раз 2-3 штуки. Если это очень крупный фрукт, например, грейпфрут, то его лучше разделить пополам. Наступит время черешни, арбузов – постарайтесь воздержаться, если есть гестационный сахарный диабет. Вишня пойдет, черешня – нет.
Зрелые бобовые не так часто мы употребляем. Они могут вызывать вздутие. Но, если хорошо переносите, их тоже можно есть. Но следует помнить, что это углеводы.
Важно сказать, что некоторые овощи содержат довольно большое количество углеводов и крахмала. Конечно же, это картофель. Это такие корнеплоды, как свекла и морковка, но в вареном виде. Свежую морковку можно съесть, не думая ни о чем. Но, если вы ее сварили и приготовили, например, винегрет из свеклы, моркови и картофеля, можно считать, что это полностью углеводистое блюдо. Такие салаты желательно есть в количестве 100 – 150 гр, чтобы не получить большую порцию углеводов.
Если вы варите борщ — вы тушите морковку, тушите свеклу, добавляете картофель. Там тоже получится достаточно большая порция углеводов. Поэтому не ешьте хлеб вместе с борщом. Можете добавить нежирной сметанки.
И второе. На второе в такой обед нежелателен гарнир из макарон или риса. Что касается макарон. Они не запрещены. Но выбирать все-таки лучше макароны из твердых сортов пшеницы. Пасту. К сожалению, я здесь сейчас не проявлю патриотизма, если скажу, что лучше покупать изделия итальянских производителей. Потому что все-таки наши сорта пшеницы мы только условно можем назвать твердыми сортами. Они сильнее развариваются. Это видно даже без каких-то лабораторных исследований. Когда вы варите эти спагетти, макароны, пасту – можно назвать по-разному — не доваривайте их. Как итальянцы пишут на этикетке, а пишут они очень четко: варите 10 минут, не переваривайте. Чтобы они были «на зубок» («al dente»). Это снижает скорость расщепления и всасывания крахмала уже в желудке.
Что можно есть без ограничений? Без ограничения можно есть овощи: огурцы, помидоры, все виды капусты, листовые салаты, зелень, кабачки, баклажаны. Сейчас, может быть, это не очень доступно. Но скоро появятся овощи нашей полосы, воспользуйтесь этим. Можно есть и сладкий перец практически без ограничений. Есть там какое-то количество углеводов, но вряд ли вы его едите по 2-3 штуки. То, что вы положили в салат, этим можно пренебречь.
Масла
Еще немного о маслах. Я призываю вас использовать разные нерафинированные сорта масла для заправки салатов, потому что в нерафинированных маслах есть важные фосфолипиды, которые идут на строительство клеток организма ребенка и для поддержания ваших пластических процессов.
Кроме того, каждое масло, пусть это даже нерафинированное подсолнечное масло, оливковое, кунжутное, кукурузное, из виноградной косточки, рыжиковое, льняное – имеет свой уникальный состав по составу жирных кислот, многие из которых являются незаменимыми и не синтезируются в нашем организме.
Какое масло особенно важно? Это льняное масло. Оно содержит альфа-линоленовую кислоту, относящуюся к классам омега-3 жирных кислот, которые не синтезируются в нашем организме. Поэтому покупайте льняное масло, но только в темном стекле. Оно очень нестабильно на свету и будет очень сильно горчить. Если вы его купите в прозрачном стекле, оно будет негодным в пищу.
В рыжиковом масле в меньшем количестве, но тоже есть омега-3 жирные кислоты. Но больший акцент здесь именно на льняном масле.
Употребляйте жирную рыбу. Это тоже омега-3 жирные кислоты. Это не обязательно что-то дорогое. Скумбрия, сельдь. Только старайтесь, чтобы это было не соленое. Скумбрия бывает мороженая, сельдь в меньшей степени.
Лосось дальневосточный, дикий – это источник омега-3 жирных кислот, которые важны для защиты головного мозга эмбриона, и обладают противовоспалительным эффектом. Они дефицитны и не синтезируются в нашем организме. Это то, что касается жиров.
Глюкозотолерантный тест при беременности
Гестационный сахарный диабет или сахарный диабет беременности – нарушение толерантности к глюкозе, которое возникает или впервые выявляется во время беременности. Патология затрагивает в среднем 7% беременных (оценки варьируют в пределах 1-14% в зависимости от обследуемой популяции и применяемых критериев). Это нарушение не укладывается в критерии явного (манифестного) диабета, но представляет серьезную медицинскую проблему, поскольку связано с повышенной частотой осложнений беременности (для матери и плода), а также с увеличенным риском развития сахарного диабета 2-го типа у женщины в будущем.
Беременность характеризуется увеличением резистентности к инсулину, компенсаторным повышением секреции инсулина и гиперинсулинемией. В раннем периоде беременности (первый триместр и первая половина второго триместра) глюкоза крови натощак и после приема пищи у беременных несколько ниже, чем у небеременных женщин. Резистентность к инсулину обычно возникает во втором триместре и далее нарастает в течение беременности. Физиологический смысл этого явления состоит в гарантии адекватного снабжения плода глюкозой, механизм его во многом связан с влиянием гормонов, секретируемых плацентой. При гестационном диабете изменения резистентности к инсулину существенно более выражены, чем при нормальной беременности, при этом нарушается и компенсаторное увеличение секреции инсулина.
Для скрининга сахарного диабета у беременных рекомендовано при первичном обращении женщины к врачу обязательно провести исследование уровня глюкозы крови и/или гликированного гемоглобина (HbA1c). Эти исследования позволяют выявить манифестный, т. е. явный сахарный диабет с помощью одного из его критериев (глюкоза натощак выше 7 ммоль/л или в случайной пробе выше 11,1 ммоль/л, или HbA1c выше 6,5%) либо отнести беременную в группу вероятного гестационного диабета (критерий – глюкоза натощак у беременной выше 5,1, но ниже 7,0 ммоль/л).
Всем беременным, у которых не было выявлено нарушений углеводного обмена на более ранних сроках, между 24 и 28 неделями беременности проводится глюкозотолерантный тест.
Во время теста пациентка должна в течение 5 минут выпить раствор глюкозы, состоящий из 75 г сухой глюкозы, растворенной в 250–300 мл теплой (37–40 °С) питьевой негазированной воды. Венозную кровь для исследования берут три раза:
- натощак (до приема глюкозы),
- через 1 час после приема глюкозы,
- через 2 часа после приема глюкозы.
Время отсчитывают от начала приема раствора глюкозы.
Поскольку лицам с повышенным уровнем глюкозы натощак проведение теста с нагрузкой глюкозой не показано, в медицинских офисах ИНВИТРО проводится предварительное измерение уровня глюкозы в крови из пальца методом сухой химии с использованием реагентной полоски. При повышенном уровне глюкозы натощак в таком пре-тесте, глюкозотолерантный тест с нагрузкой не проводится, предлагается ограничиться исследованием глюкозы в венозной плазме натощак стандартизированным методом. На сроках беременности более 28 недель ГТТ в медицинских офисах ИНВИТРО беременным не проводят.
Глюкозотолерантный тест при беременности
Глюкозотолерантный тест, или же, как нередко его еще называют «сахарная нагрузка» – один из специфических методов обследования, который предусматривает определение толерантности организма к глюкозе (читай – сахару). Глюкозотолерантный тест позволяет выявить уже даже склонность к сахарному диабету, равно как и сахарный диабет, протекающий в скрытой форме. А, соответственно, дает возможность своевременно вмешатся в ситуацию и предпринять все необходимые шаги для устранения угрозы, связанной с заболеванием.
Беременность без симптомов и признаков
